Содержание
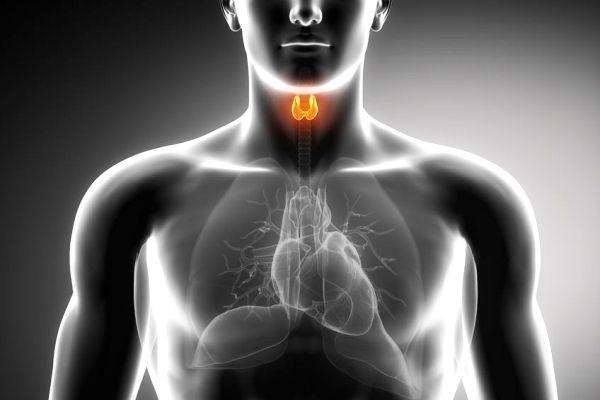
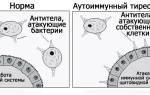
Аутоиммунный тиреоидит – это воспалительный процесс в клетках щитовидной железы, связанный с патологическим разрушением фолликул самого органа. Зачастую заболевание протекает без явных симптомов и нередко диагностируется случайно, при диагностике других заболеваний.
Классификация
Аутоиммунный тиреоидит может иметь различную этиологию и формы протекания, а также клиническую картину. Поэтому выделяют несколько видов:
- Хронический аутоиммунный тиреоидит еще называют зобом Хашимото или лимфатозным тиреоидитом. Он прогрессирует вследствие проникновения лимфоцитов в клетки щитовидки, повышения концентрации антител, которые постепенно разрушают орган. Вследствие органических изменений железы возможно возникновение гипотиреоза. Хронический АИТ зачастую является генетическим заболеванием.
- Тиреоидит послеродового периода считается наиболее изученным. Вследствие ослабления иммунной системы во время беременности, после родов начинается ускоренное и нередко резкое увеличение активности иммунной системы, что и вызывает заболевание.
- Цитокин-индуцированный тиреоидит появляется при терапии нестероидными противовоспалительными медикаментами на фоне гепатита С и патологиями крови или лимфы.
- Безболевой тиреоидит еще называют молчащим. Он похож по симптоматике на второй тип, но его этиология не изучена до конца.
Последние три вида тиреоидита похожи стадиями развития изменений в щитовидной железе. Сперва развивается тиреотоксикоз, затем гипотиреоз, который во многих случаях заканчивается восстановлением естественной функции щитовидки.
Врачи подчеркивают важность ранней диагностики аутоиммунного тиреоидита, так как это заболевание может долгое время протекать бессимптомно. Специалисты рекомендуют проводить регулярные обследования, особенно для людей с предрасположенностью к заболеваниям щитовидной железы. Ключевыми методами диагностики являются анализы на антитела к тиреопероксидазе и тиреоглобулину, а также ультразвуковое исследование щитовидной железы. Врачи отмечают, что своевременное выявление заболевания позволяет начать лечение на ранних стадиях, что значительно улучшает прогноз и качество жизни пациентов. Кроме того, важно учитывать индивидуальные особенности каждого пациента, чтобы подобрать наиболее эффективную терапию.

Фазы заболевания
Любой аутоиммунный тиреоидит можно подразделить на несколько стадий развития недуга:
- Эутиреоидная фаза – функциональность щитовидки при этом не нарушается, а сама стадия может длиться несколько десятков лет.
- Субклиническая фаза – при прогрессировании первой фазы, массовые атаки лимфоцитов на железу начинают приводить к ее деструкции и снижению количества вырабатываемых тиреоидных гормонов.
- Тиреотоксический период – при активном нарастании атак лимфоцитов, в кровь высвобождается имеющееся количество тиреоидного секрета, что приводит к отравлению организма, которое называют тиреотоксикозом. В крови также обнаруживаются остатки фолликул железы, которые также способствуют активному продуцированию лимфоцитов.
- Гипотиреоз – последняя фаза, которая чаще всего завершается нормализацией функции щитовидной железы, но может продолжаться и достаточно долго без адекватной терапии.
Нередко аутоиммунный тиреоидит проходит монофазно, задерживаясь на третьей или четвертой стадии.
Диагностика
К сожалению, до последней стадии диагностика аутоиммунного тиреоидита затруднительна. Диагностирование гипотиреоза происходит по жалобам пациента, а также по результатам лабораторных исследований. При обнаружении у других членов семьи подобных болезней врач-эндокринолог может с уверенностью поставить диагноз.
Лабораторная диагностика аутоиммунного тиреоидита подразумевает:
- Общий анализ крови – исследуется для определения повышенных концентраций лимфоцитов.
- Иммунограмма – показывает присутствие антител к тиреоидным гормонам, тиреоглобулину, тиреопероксидазе.
- Анализ крови на Т4 и Т3, ТТГ – определяются общие и свободные гормоны Т4 и Т3, ТТГ определяют в сыворотке. По концентрации и соотношению этих гормонов можно определить стадию заболевания. Например, повышенный ТТГ и Т4 в норме соответствует субклиническому гипотиреозу, а тот же ТТГ со сниженным Т4 соответствуют клиническому гипотиреозу.
- Одним из важнейших методов исследования является УЗИ щитовидки. Помогает оценить параметры железы, патологические изменения в структуре.
- Биопсия – обследование проводится тонкоигольным методом, позволяя выяснить большие концентрации лимфоцитов. Проводится, если существует вероятность перерождения узлов в злокачественные образования.
Диагностика аутоиммунного тиреоидита комплексно содержит такие компоненты, как повышение АТ-ТПО в крови – циркулирующие антитела к щитовидной железе, а также гипоэхогенность железы на УЗИ и клинические симптоматические признаки гипотиреоза.
Наличие только одного из этих показателей может лишь вероятностно свидетельствовать о заболевании. Лечение назначается только в гипотиреодной фазе, потому на более ранних стадиях диагностика заболевания не имеет смысла.
Диагностика аутоиммунного тиреоидита вызывает множество обсуждений среди пациентов и врачей. Многие люди отмечают, что процесс диагностики может быть длительным и сложным. Часто симптомы, такие как усталость, увеличение щитовидной железы и изменения в весе, воспринимаются как обычные проблемы, что затягивает обращение к специалисту. Пациенты делятся опытом, что важно не только пройти анализы на антитела, но и учитывать клинические проявления заболевания. Некоторые отмечают, что грамотный подход врача и тщательное обследование помогают выявить заболевание на ранней стадии, что значительно улучшает качество жизни. Важно также, чтобы пациенты были информированы о своем состоянии и могли задавать вопросы, что способствует лучшему пониманию диагноза и методов лечения.

Симптоматика
В 85% случаев аутоиммунные тиреоидиты переносятся бессимптомно в течение нескольких лет. Орган не изменяется в размерах, пальпация не приносит болезненных ощущений, а гормональные изменения не вызывают явных расстройств, чтобы спровоцировать диагностику.
Изредка больной жалуется на незначительное увеличение щитовидной железы, которое называют зобом, оно же вызывает ощущение комка в горле и дискомфорт, сдавливание. Появляется незначительная слабость, могут болеть суставы.
Тиреотоксикоз диагностируют в первый-второй год после начала заболевания. Он характеризуется достаточно яркой симптоматикой: резким похудением без видимых причин, эмоциональной нестабильностью, слабостью ногтей, выпадением волос, бледностью кожи.
Тиреоидит, возникший после родов, может проявляться тиреотоксикозом в легкой форме. Причиной обращения к эндокринологу становится быстрая утомляемость, слабость, резкое снижение веса. В более выраженных формах возникает аритмия, тахикардия, тремор, потливость, ощущение жара. Такие симптомы могут быть замечены на 14 неделе после родов.
Безболевой тиреоидит в некоторых случаях проявляется незначительным тиреотоксикозом, а цитокин-индуцированный может совершенно не сопровождаться тиреотоксикозом.
Обязательно проходить гормональные исследования во время послеродовой депрессии, так как она нередко совпадает с эндокринным заболеваниями, а иногда и вовсе становится их следствием благодаря эмоциональной лабильности.
Причины заболевания
Даже в тех случаях, когда имеет место наследственность, только внешние или внутренние факторы могут стать причиной активного развития болезни. Факторами развития тиреоидита могут стать:
- Перенесенные вирусные заболевания или острые инфекционные, с осложнениями.
- Наличие хронической инфекции в организме, например, кариес, пазухи носа с инфекцией, хронический тонзиллит.
- Высокая концентрация галогенов в пище, воде, окружающей среде, особенное влияние имеет йод, хлор, фтор, которые повышают активность лимфоцитов.
- Постоянное влияние радиационного излучения, либо избыточное пребывание на палящем солнце.
- Использование гормональных препаратов и йодсодержащих средств с неадекватной схемой лечения.
- Обстоятельства с тяжелыми психологическими травмами. Таковыми могут быть потери близких людей, утрата жилья, работы, разочарования.
Любой из этих факторов может спровоцировать реактивность лимфоцитов в отношении щитовидной железы, особенно, если имеется влияние наследственных факторов.
Формы аутоиммунного тиреоидита
В зависимости от интенсивности клинических проявлений, изменений в теле железы и ее размеров подразделяют несколько форм аутоиммунного тиреоидита:
- Латентная форма подразумевает наличие лишь иммунологических признаков, без ярких симптомов. Железа не изменяется в размерах, может иметь место лишь незначительное увеличение, узловых уплотнений нет, орган исправно выполняет свои функции. Иногда пациент может наблюдать повышенную потливость или эмоциональную нестабильность.
- Гипертрофическая форма тиреоидита – сопровождается увеличением размеров железы, отмечаются симптомы легкого тиреотоксикоза. Железа может быть равномерно увеличена, что называют диффузной формой, либо увеличена частично с образованием узлов. Может иметь место и сочетание этих форм. Функция органа остается стабильной, но начинает постепенно снижаться.
- Атрофическая форма говорит об изменении размеров органа с симптоматикой гипотиреоза. Наиболее тяжелой формой может служить резкое снижение функции железы.
Любая из этих форм подвергается эффективному лечению. Это может быть заместительная терапия гормонами, которая заканчивается спустя несколько курсов с постепенным снижением концентрации гормона, либо продолжаться всю жизнь, что, в целом, не снижает качества жизни больного.

Вопрос-ответ
Какие основные симптомы аутоиммунного тиреоидита?
Симптомы аутоиммунного тиреоидита могут включать усталость, увеличение щитовидной железы (зоб), изменения в весе, депрессию, сухость кожи и волос, а также проблемы с концентрацией. У некоторых пациентов могут наблюдаться симптомы гипотиреоза, такие как холодная непереносимость и запоры.
Как проводится диагностика аутоиммунного тиреоидита?
Диагностика аутоиммунного тиреоидита обычно включает анализы крови на уровень тиреоидных гормонов (ТТГ, Т3, Т4) и антител к тиреопероксидазе (АТ-ТПО). Также может быть проведено ультразвуковое исследование щитовидной железы для оценки её структуры и наличия зоба.
Каковы возможные методы лечения аутоиммунного тиреоидита?
Лечение аутоиммунного тиреоидита может включать заместительную терапию гормонами щитовидной железы, если у пациента развился гипотиреоз. В некоторых случаях могут быть назначены противовоспалительные препараты или иммуносупрессоры для контроля воспалительного процесса. Важно также следить за состоянием пациента и корректировать лечение в зависимости от его состояния.
Советы
СОВЕТ №1
Обратитесь к врачу-эндокринологу для проведения комплексного обследования. Аутоиммунный тиреоидит может проявляться различными симптомами, и только специалист сможет правильно интерпретировать результаты анализов и назначить необходимое лечение.
СОВЕТ №2
Регулярно проверяйте уровень гормонов щитовидной железы. Это поможет контролировать состояние вашей щитовидной железы и своевременно выявлять возможные изменения, требующие коррекции лечения.
СОВЕТ №3
Обратите внимание на свое питание. Включение в рацион продуктов, богатых селеном и йодом, может поддержать здоровье щитовидной железы. Однако перед внесением изменений в диету обязательно проконсультируйтесь с врачом.
СОВЕТ №4
Следите за своим эмоциональным состоянием. Стресс может негативно влиять на работу щитовидной железы, поэтому важно находить время для релаксации и занятий, которые приносят вам удовольствие.