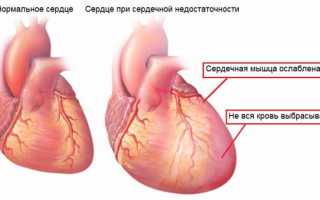
Диагноз сердечной недостаточности не является основным, так как она возникает уже на фоне имеющегося заболевания сердца, обменных и гормональных нарушений. Большое значение имеет скорость ослабления миокарда (сердечной мышцы) – при внезапном развитии бывают опасные для жизни состояния (отек легких, кардиогенный шок).
Гораздо чаще возникает хроническое нарушение кровообращения. Ним страдает около 2% населения, а у пожилых пациентов распространенность повышается до 10%. Это состояние считается одним из основных факторов риска смертельных исходов.

А здесь подробнее о том, как укрепить сердце.
Причины
К самым частым причинам слабости сердечной мышцы (около 65%) относится ишемическая болезнь сердца (стенокардия, инфаркт миокарда), которая возникает и прогрессирует из-за атеросклероза коронарных артерий. Второе место (около 14%) занимают пороки сердца на фоне ревматизма или врожденные. На третьем (до 11%) находится кардиомиопатия, которую провоцируют:
- повышенное давление;
- сахарный диабет;
- злоупотребление алкоголем;
- вирусные инфекции, перенесенное воспаление (миокардит);
- отягощенная наследственность;
- ожирение;
- недостаток питания миокарда из-за дефицита витаминов, минералов и белка;
- гормональные нарушения (изменения функции щитовидной железы, надпочечников, гипофиза, половых желез);
- стрессовые состояния;
- физическое перенапряжение или недостаток двигательной активности;
- болезни почек и печени;
- применение препаратов, токсичных для миокарда (гормоны, стимуляторы сокращений, повышающие давление), бесконтрольный прием мочегонных (выводят калий), противовоспалительных средств (задерживают жидкость).
Как быстро развивается проблема
Сердечная недостаточность может возникнуть за несколько дней или даже часов при инфаркте миокарда, тяжелой аритмии (нарушении ритма сердца). Такую форму называют острой, она представляет угрозу для жизни, так как внезапно нарушается внутрисердечное и системное (общее) кровообращение в легких и по большому кругу.
При обменных нарушениях (например, при сахарном диабете) или артериальной гипертензии процесс ослабления сердечной мышцы продолжается годами. За это время успевают развиваться приспособительные реакции, поэтому вначале нарушения кровотока протекают скрыто. На фоне стресса, инфекции или при физическом перенапряжении состояние больного может резко ухудшиться.
Механизм прогрессирования заболевания
При хронической сердечной недостаточности вначале сердце работает с повышенной интенсивностью (стадия компенсации) за счет:
- учащения пульса;
- повышения объема сердечного выброса;
- депонирования (накопления) крови в мелких сосудах, отечности;
- снижения давления в фазу расслабления (нижний показатель, диастолическое) и повышения в период сокращения желудочков (верхнее значение, систолическое) с большой разницей между верхним и нижним (высокое пульсовое).
Потом этих компенсаторных механизмов уже мало (стадия субкомпенсации, то есть неполной компенсации), тогда:
- падает сердечный выброс;
- не вся кровь выбрасывается при сокращении;
- желудочки сильно растягиваются избытком крови;
- возникает гипертрофия (увеличивается толщина) миокарда.
Стадия декомпенсации начинается, когда уже исчерпаны все возможности для поддержания кровотока, ее характеризует:
- ухудшение обменных процессов в миокарде из-за недостаточного питания;
- сужаются артерии, чтобы хоть как-то поддержать нужный уровень артериального давления при низком выбросе сердца;
- слабое поступление крови к почкам запускает механизм задержки жидкости;
- нарастает отечность и застойные процессы.
Симптомы и стадии сердечной недостаточности
По мере снижения силы сокращений сердечной мышцы постепенно ухудшается состояние больного, выделены стадии со следующими симптомами:
- первая – одышка, частый пульс только при нагрузке, быстрая утомляемость, а в покое самочувствие нормальное;
- вторая А – затрудненное дыхание и без физической активности, при повседневных занятиях, низкая работоспособность, при осмотре: бледность и синюшность кожи, отеки на ногах, печень увеличена, в легких нет хрипов, но дыхание жесткое;
- вторая Б – даже без нагрузок есть одышка, отеки на голени не спадают, выраженная синева кожи, накопление жидкости в легких (хрипы) и брюшной полости (асцит), инвалидность;
- третья – необратимые изменения почек, печеночной и легочной ткани, стойкое снижение функции внутренних органов, головного мозга, истощение.
Признаки хронической слабости
Начальные проявления хронической сердечной слабости могут оставаться незамеченными, насторожить должны:
- необычная утомляемость;
- ощущение нехватки воздуха;
- головокружение;
- боль в области сердца;
- учащение пульса до 90-100 ударов в минуту, перебои ритма.
Все эти признаки возникают при физической нагрузке, но, в отличие от нормы, пациент отмечает их появление при ранее хорошо переносимей активности. Например, при подъеме по лестнице больному необходимо чаще останавливаться.
Как только заболевание начинает прогрессировать, состояние ухудшается из-за нарастания симптоматики:
- приступы удушья;
- синева губ, кончиков пальцев, ушей;
- внезапное сильное и частое сердцебиение;
- кашель, иногда в мокроте появляются прожилки крови;
- тяжесть в ногах и отечность;
- распирание и болезненность в правом подреберье.
В чем опасность диагноза
Сердечная недостаточность отличается постоянным прогрессированием, если она выявлена на ранней стадии, то есть возможность приостановить ее переход в более тяжелую форму. При позднем обращении к врачу из-за нарушения кровообращения страдает работа всех внутренних органов и головного мозга.
Есть риск перехода хронической сердечной слабости в острую с резким падением давления, шоковым состоянием (кардиогенный шок). Из-за застоя крови в легких возможно развитие опасного для жизни отеке легочной ткани.
К последствиям также относятся:
- нарушения ритма сердца;
- потери калия и задержка натрия, воды;
- ухудшение пищеварения;
- недостаточная фильтрация мочи в почках;
- печеночная недостаточность, цирроз печени;
- закупорка тромбами вен нижних конечностей, легочных артерий;
- распространенная нехватка питания тканей (энергетическое голодание);
- истощение.
Диагностика
Для постановки диагноза учитывают критерии:
- жалобы – усталость, одышка, сердцебиение;
- анамнез (история развития болезни) – в прошлом были инфаркт, тяжелое течение ангины, сахарный диабет, тиреотоксикоз, гормональные нарушения или лечение гормонами;
- осмотр – отеки на голенях, увеличение печени, набухание вен шеи, частый и слабый пульс, 3 тон сердца.
При их выявлении кардиолог или ревматолог, эндокринолог дают направления на обследование:
- анализ крови – электролиты, газовый состав, рН (кислотно-основное равновесие), почечные пробы (мочевина, креатинин), печеночные и сердечные ферменты, холестерин, глюкоза;
- анализ мочи общий, суточный;
- ЭКГ, в том числе с нагрузкой, мониторирование;
- эхокардиография, при сомнительных результатах МРТ сердца;
- рентгенография грудной клетки;
- радиоизотопная вентрикулография (введение контраста с радионуклидами и оценка движения крови в сердце);
- УЗИ почек, печени, поджелудочной железы.
Обычно саму сердечную недостаточность выявить несложно даже в процессе врачебного осмотра. Весь диагностический поиск нужен для обнаружения ее причины и риска осложнений, так как от этого зависит эффективность терапии.
Лекарство для укрепления сердечной мышцы
Чтобы выбрать необходимое лекарство для укрепления сердечной мышцы, нужно точно знать стадию болезни, так как цели лечения будут разными (см. таблицу).
Питание препаратами
При слабости сердечной мышцы в ней отмечается нехватка энергии, нарушения проведения импульса, поэтому на первой стадии можно замедлить процесс препаратами, питающими миокард.
Для этого используют:
- Актовегин в ампулах и таблетках – 10 инъекций, потом таблетки по 1 в день 2 месяца;
- Берлитион ампулы – 1 укол в день 15 дней;
- Гипоксен капсулы – по 2 штуки 3 раза в день 15 дней;
- Милдронат ампулы и капсулы – 10 уколов, потом по 500 мг в день внутрь;
- Предуктал МВ – по 1 таблетке в день 30 дней;
- Рибоксин – по 1 таблетке 3 раза.
Выбор необходимого препарата, дозы и курса лечения проводится только после полного обследования. Чаще всего рекомендуется 2-3 курса в год.
Как лечить, изменив образ жизни
Лечить сердечную недостаточность нельзя без изменений образа жизни, самые главные методы: диета, физическая активность, запрет на вредные привычки, ограничение внешних факторов.
Диета
Основные правила лечебного питания:
- соль ограничивают до 3 г, что означает приготовление без соли и присаливание уже готового блюда, запрет на консервы, маринады, фабричные соусы и приправы;
- объем питьевой воды – 0,8-1 литр в сутки;
- частые приемы пищи (не менее 5 раз) порциями не более 300 г;
- употребление продуктов, помогающих вывести избыток жидкости – печеный картофель, отварная капуста брокколи, черная смородина, абрикосы, вишня, виноград;
- в меню вводят компоты из сухофруктов, чая из шиповника, кисломолочных напитков;
- ограничение красного мяса, достаточное поступление нежирной рыбы (судак, окунь, минтай) в отварном виде;
- запрещено введение в рацион жирных мясных и молочных продуктов, икры, копченостей, крепкого кофе, шоколада, чая.
Пища должна быть легко усваиваемой, для этого лучше всего продукты отваривать на пару или в воде, запекать и исключить обжаривание.
Физическая активность
Кроме крайне тяжелых случаев сердечной недостаточности, физическая активность показана всем пациентам, она помогает существенно улучшить состояние сердечной мышцы. Важно точно определить допустимую нагрузку, для этого проводят тест ходьбы – измеряют дистанцию, которую больной проходит за 6 минут.
При результате:
- до 150 метров – разрешена дыхательная гимнастика и упражнения сидя на стуле, надувание шариков;
- от 150 до 300 м – показана ходьба (1 км за 15 минут) около 8 км в неделю 1 месяц, потом темп и расстояния увеличивают;
- от 300 м – можно заниматься плаванием, полезны длительные прогулки.
Ограничение вредных привычек и внешних факторов
Необходим полный отказ от:
- курения;
- приема алкоголя;
- бесконтрольного и самостоятельного применения медикаментов, стимуляторов;
- отдыха в условиях высокогорья, высокой температуры и влажности;
- длительных авиаперелетов;
- резкой смены климата;
- работы с ночными сменами, стрессовыми и физическими перегрузками.
Травы и ягоды для восстановления
Помочь в укреплении сердечной мышцы могут и фитопрепараты, их назначают с профилактической целью, в самой начальной стадии или в промежутках между приемом медикаментов.
Наперстянка
Препараты на основе наперстянки (дигиталиса) используют и в официальной медицине (Дигоксин). Основные эффекты применения:
- замедляется сердечный ритм;
- уменьшается отечность, хрипы в легких, проходит кашель;
- ускоряется кровообращения;
- повышается сократимость миокарда;
- стабилизируется давление крови.
Для использования растения нужно высушить листья, а потом их смолоть до состояния порошка. Разовая доза – 1 г (на кончике ножа). В день рекомендуется принимать не более 3-4 раз, запивая 100 мл воды. Нельзя превышать дозировку, так как растение очень токсично. При приеме важно не реже 1 раза в 15-20 дней проходить обследование, каждый день измеряют пульс. При уменьшении его частоты до 70 нужно снижать кратность применения. Категорически запрещено самолечение.
Шиповник
Плоды шиповника обладают мочегонной активностью и являются источником витамина С, биофлавоноидов, укрепляющих сосудистую стенку. Для приготовления настоя при сердечной недостаточности нужно взять 20 ягод и 400 мл кипятка. Настаивают на протяжении ночи и принимают по 100 мл за 30 минут до еды. Разрешено добавить 0,5 чайной ложки меда.
Боярышник
При слабости сердца и учащенном пульсе хорошо помогает настой из плодов или/и цветков боярышника. Их измельчают и заливают кипятком из расчета 1 чайной ложки на 200 мл воды. Принимают по 1-2 стакана чая в день.
Калина, рябина
Для использования калины и черноплодной рябины (аронии) плоды нужно высушить и заваривать как чай или приготовить варенье, настойку.
Для этого:
- столовую ложку ягод заваривают стаканом кипятка на 10 минут;
- смешивают с сахаром в соотношении 1:1 и проваривают 15 минут, хранят в холодильнике и добавляют в некрепкий зеленый чай;
- свежие ягоды растирают (300 г) с сахаром (100 г) и заливают водкой доверху, настаивают 10 дней и принимают по столовой ложке 2 раза в день.
Смотрите на видео о лечении сердца калиной:
Таблетки, укрепляющие сердечную мышцу
Для профилактики сердечной недостаточности и укрепления сердечной мышцы врач может рекомендовать курсовое применение таблеток циклами в 1 месяц:
- Калия оротат – по 1 таблетке 3 раза;
- Мексидол Форте – по 1 таблетке 2 раза;
- Панангин – по 1 драже 3 раза;
- Актовегин – по 1 драже в день.