Гипокомплементарный
Данная патология диагностируется у пациентов, которые имеют уртикарную сыпь в сочетании с низким уровнем C1q комплемента и повышенным содержанием анти-C1q антител (антитела, которые атакуют C1q комплимент). Гипокомплементарный уртикарный васкулит, симптомы которого, в отличие от нормокомплементарного, помимо кожных проявлений, манифестируют довольно часто появлением боли в суставах, затруднением дыхания, дискомфортом в животе. Как правило, установить причину не удается, хотя иногда эта форма УВ наблюдается при системных аутоиммунных заболеваниях, например, таких как системная красная волчанка.
Синдром гипокомплементарного уртикарного васкулита (ГУВС)
ГУВС — редкое аутоиммунная патология, наиболее тяжелая форма УВ, всегда сопровождается вовлечением в процесс внутренних органов с постоянным рецидивирующим характером течения. У больных с этим нарушением иммунной системы часто встречаются выраженные аномалии комплемента (низкий уровень сывороточного C1q, С3 и С4 ).
При ГУВС встречаются такие системные проявления:
- эписклерит или увеит (воспаление глаз, проявляется в 30 процентов случаев);
- умеренный гломерулонефрит (болезнь почек);
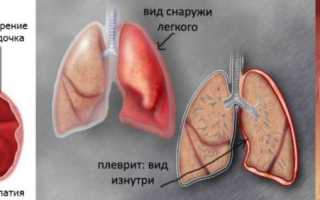
- плеврит (воспаление оболочки, которая окружает легкие);
- ангиоэдема (отек тканей под кожей, наблюдается у 50 процентов пациентов);
- хроническая обструктивная патология легких (затруднение дыхания);
- различные поражения сердца, например, такие как инфаркт миокарда, кардиомиопатия.
Распространенность
Данная патология имеет умеренную распространенность, чаще всего встречается в возрасте от 30 — 40 лет, женщины страдают чаще, чем мужчины. ГУВС, как тяжелая системная форма УВ, наблюдается почти исключительно у женщин.
Этиология
В 50% случаев причину установить не удается. Есть некоторые этиологические факторы уртикарного васкулита и его связь с другими патологическими состояниями:
- аутоиммунные болезни соединительной ткани (системная красная волчанка, ревматоидный артрит, синдром Шегрена и др.);
- вирусная инфекция (гепатит С и др.);
- гемобластозы (лейкоз, лимфома Ходжкина, миеломная болезнь, b-клеточная лимфома, идиопатическая тромбоцитопеническая пурпура);
- реакция на лекарства (такие как ингибиторы АПФ, некоторые виды диуретиков, пенициллин и нестероидные противовоспалительные средства);
- некоторые виды злокачественных новообразований;
- амилоидоз;
- физическое воздействие (холод, солнце и другие);
- эндокринологические проблемы (болезнь Грейвса);
- синдром Когана.
Признаки заболевания

Как кожный васкулит, симптомы уртикарного, как правило, манифестируют изначально на коже и характеризуются появлением волдырных папул и бляшек. Визуализируется уртикарная сыпь («сыпь крапивы»), сохраняется не более 24 часов, не «чешется», а «жжет», обычно разрешается с остаточными явлениями — резидуальной пурпурой или гиперпигментацией (потемнение кожи).
Диагностика
Обследование больных с подозрением на УВ включает сбор анамнеза, осмотр врачом, некоторые лабораторные исследования, а также требует иногда консультации таких специалистов, как ревматолог, офтальмолог, пульмонолог, нефролог, невролог, кардиолог и других. Анализ крови довольно часто показывает повышение уровня «С-реактивного белка» и «СОЭ» (скорость оседания эритроцитов), что указывает на воспаление в организме. Тестирование на C1q, анти-C1q, определение содержания в крови С3 и С4 комплементов имеет важное значение для определение типа УВ.
Иногда проводится тест на антиядерные антитела (ANA), которые положительны в 30 — 50% случаев, а также определяются антитела к dsDNA (двуспиральной ДНК).
Многие кожные васкулиты, в частности, уртикарный, требуют для окончательной постановки диагноза выполнения биопсии кожи, которая является «золотым стандартом» диагностики при данной патологии.
Лечение
Антигистаминные средства и НПВП (нестероидные противовоспалительные препараты), как правило, применяются при легких формах. Кортикостероиды (например, преднизолон) используются при более выраженной кожной симптоматике. Лечение васкулита, кожный компонент которого сочетается с поражение внутренних органов, требует комбинированного подхода. Помимо кортикостероидов, используются иммунодепрессанты, такие как азатиоприн, циклофосфамид или микофенолат мофетил (Cellcept).
Когда заболевание не реагирует на терапию, возможно применение иммуноглобулинов и антицитокиновых моноклональных антител или ритуксимаба.
При крайне тяжелом течении большие дозы метилпреднизолона в сочетании с плазмаферезом дают хорошие клинические результаты. После чего, когда симптомы «притухают», переходят на поддерживающую терапию, применяя менее токсичные лекарства (азатиоприном, метотрексатом), которые обычно сочетают с низкими дозами преднизолона.
К сожалению, побочные реакции при использовании стероидных препаратов наблюдаются довольно часто. Серьезными осложнениями являются инфекционные заболевания, сахарный диабет и остеопороз. К другим побочным проявлениям относят:
- увеличение веса;
- нарушение сна;
- изменение настроения (в том числе депрессии и очень редко психоз);
- мышечная слабость;
- расстройство моторики желудка;
- задержка жидкости;
- повышенное кровяное давление;
- истончение кожных покровов.
Прогноз
В большинстве случаев вновь возникший УВ хорошо поддается лечению. Бывают ситуации, когда болезнь может перейти в хроническую рецидивирующую форму, тем не менее современное лечение позволяет достичь стойкой и продолжительной ремиссии, которая длится годами.
Специфических мероприятий по профилактике данного заболевания не существует. Как и для всех кожных васкулитов, при которых в патогенезе задействованы аутоиммунные процессы. Рекомендуется избегать контакта с аллергеном, адекватно лечить хроническую инфекцию, укреплять иммунитет естественными способами.