Содержание

А здесь подробнее о синдроме Вольфа-Паркинсона-Уайта.
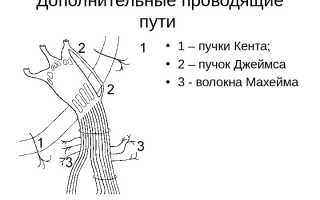
Виды дополнительных проводящих путей
От предсердий отходят такие пучки мышечных волокон:
- Джеймса – идет к конечной части АВУ от синусового узла;
- Кента-Паладино – соединяет предсердия с желудочками (есть правый и левый) в обход проводящей системы АВУ;
- Брешенмаше – от правого предсердия к пучку Гиса.
Пучок Махайма объединяет ствол Гиса и АВУ, правый желудочек и перегородку. Иногда дополнительные пути называют узловыми шунтами, так как они помогают обойти АВУ, к этой же группе относятся и короткие волокна в самом узле. Бывают и варианты с множественными путями.
Клиническое значение патологии
При наличии аномального пути в миокарде возникают различные нарушения ритма сокращений, названные синдромом преждевременного возбуждения желудочков. Нередко о существовании врожденных патологий проводящих путей пациенты узнают только при сопутствующем заболевании сердца.
Импульс образуется в синусовом узле, идет к АВУ и далее по нормальному проводящему пути к желудочкам. Одновременно с этим следующий проходит по добавочному пути. В желудочек приходят оба, но второй раньше первого. Это приводит к нарушению формы желудочковых комплексов на ЭКГ и преждевременному возбуждению по добавочному пути (дельта волна).
Чем больше скорость движения сигнала по аномальным волокнам, тем больше миокарда будет охвачено ранним возбуждением.
Даже у одного больного выраженность аритмии существенно меняется в зависимости от тонуса вегетативной системы, стрессовых факторов, гормонального и электролитного баланса. Основные клиническое значение патологии в том, что добавочный путь может образовать петли, по ним импульс движется по кругу, приводя к приступам наджелудочковой тахикардии.
Особенно опасно развитие мерцательной аритмии. В норме АВУ является своеобразным фильтром, который пропускает только часть импульсов. При этом желудочки могут сокращаться в нормальном, замедленном или учащенном ритме. При прохождении сигнала по дополнительному пути возникает фибрилляция желудочков, угрожающая внезапной остановкой сердца.
Смотрите на видео о проводящей системе сердца:
Диагностика дополнительных путей в миокарде
Для обнаружения аномальных проводящих путей применяется ЭКГ-исследование.
Синдром Вольфа-Паркинсона-Уайта
Характеризуется ускоренным проведением импульсов в обход АВУ по путям Кента, Брешенмаше или одновременное движение по пучкам Джеймса и Махайма. Бывает явным и скрытым (только в обратном направлении), постоянным или периодическим. В последнем случае отмечается нормальное прохождение сигнала, но при существенной задержке в АВУ включается дополнительный путь.
Проявляется аритмией – наджелудочковая тахикардия, трепетание и фибрилляция предсердий. Приступы ощущаются как обморочные состояния, головокружение, одышка.
На ЭКГ обнаруживают:
- короткий PQ до 0,1;
- дополнительную волну (дельта);
- измененный комплекс QRS;
- блокада ножки Гиса;
- нормальные предсердные зубцы;
- приступы тахикардии или мерцательной аритмии.
Синдром Клерка-Леви-Кристеско
Связан с активацией пучка Джеймса. Клинических проявлений у большинства пациентов нет. При физической или эмоциональной нагрузке изредка может возникать сильное сердцебиение, нехватка воздуха. На ЭКГ проявляется в виде укорочения интервала PQ, при этом желудочковый комплекс нормальной формы, нет дельта волны. При отсутствии симптоматики имеет доброкачественное течение.
Активирование пучка Махайма
В этом случае импульс практически полностью проходит атриовентрикулярный узел, но потом по дополнительному пути быстро продвигается к пучку Гиса. Это вызывает блокаду правой (чаще) или левой ножки, расширение QRS и образование дельта волны. Предсердный зубец и расстояние от него до желудочкового комплекса не меняется. У больных часто появляются суправентрикулярные тахикардии.
Консервативное лечение
Если у пациентов нет проявлений нарушения ритма (одышка, обмороки, боли в сердце, нарушения кровообращения), то специфического лечения не требуется. Таким больным необходимо периодическое обследование (не реже раза в год) и профилактический прием препаратов для улучшения обменных процессов в миокарде (Панангин, Рибоксин, Магне В6).
Особая настороженность нужна при семейных формах аритмии, особенно при случаях внезапной остановки сердца у близких родственников, а также лицам, профессии которых связаны с физическими (спортсмены) или нервно-эмоциональными (водители, летчики) перегрузками.
Приступ аритмии вначале пытаются снять при помощи массажа каротидного синуса (вблизи угла нижней челюсти), надавливания на глазные яблоки, задержкой дыхания на вдохе и натуживанием, вызыванием кашлевого или рвотного рефлекса. При неэффективности применяют внутривенное введение Аймалина, Новокаинамида, Кордарона, Ритмонорма. В дальнейшем пациентов переводят на поддерживающую антиаритмическую терапию таблетками.
Противопоказано применение медикаментов из группы антагонистов кальция, сердечных гликозидов и бета-блокаторов, так как они улучшают проведение по дополнительному пути, что увеличивает частоту сокращений желудочков и возможность развития их фибрилляции.
Эндоваскулярная деструкция дополнительных проводящих путей
Для разрушения дополнительных проводящих путей может быть использовано лазерное излучение, прижигание холодом иди электрическим током. Наиболее эффективным признано радиочастотное точечное воздействие на миокард – радиоабляция. К ее достоинствам относятся:
- хорошая переносимость;
- краткий реабилитационный период;
- возможность отказаться от приема антиаритмических препаратов, обладающих высокой токсичностью.
При наличии дополнительных проводящих путей перед операцией, помимо стандартной ЭКГ, суточного мониторирования по Холтеру, нагрузочных проб необходимо провести электрофизиологическое исследование сердца. Иногда требуется и УЗИ с допплерографией, МРТ.
Показания и противопоказания
Проведение прижигания миокарда радиоволнами проводится при выявлении у пациента:
- приступов потери сознания, сосудистого коллапса;
- снижения объема сердечного выброса;
- прямого и обратного проведения импульса с пароксизмальной тахикардией;
- скрытой формы синдрома Вольфа-Паркинсона-Уайта при отягощенном наследственном анамнезе, высоком профессиональном риске;
- плохой переносимости медикаментов или устойчивости к ним, наличии противопоказаний;
- фибрилляции и трепетания предсердий;
- реципрокной (связанной с циркуляцией импульса) тахикардии;
- нескольких проводящих добавочных путей со сложным нарушением ритма.
Операцию не рекомендуют при онкологических заболеваниях, остром инфаркте миокарда, кардиомиопатии, нарушении ритма с множеством эктопических очагов, нестабильной стенокардии, тромбозе вен или артерий, сосудистых аневризмах.
Проведение
Через прокол в бедренной вене или артерии вводится проводник, через который к месту расположения аномального пучка подводится электрод. Он нагревается до 70 градусов, что разрушает клетки добавочных путей. Для контроля выполняют ЭФИ. При отсутствии патологического прохождения импульсов операция считается эффективной. У некоторых пациентов может возникать потребность в кардиовертере-дефибрилляторе или кардиостимуляторе.
Рекомендуем прочитать статью о наджелудочковой тахикардии. Из нее вы узнаете о причинах и симптомах развития заболевания, формах проявления, методах диагностики, купировании приступа, методах лечения и прогнозе для больного.
А здесь подробнее о первой помощи при тахикардии.
Наличие дополнительных путей позволяет проходить импульсам в обход существующей проводящей системы сердца. Это приводит к синдромам предвозбуждения желудочков, что опасно при приступах суправентрикулярной тахикардии и мерцательной аритмии.
Симптоматика у больного может отсутствовать, но при стрессовой ситуации повышен риск внезапной остановки сердца. Для лечения назначаются медикаменты или проводится радиоволновая абляция (прижигание) миокарда.