Содержание
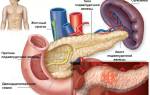
Холецистит – это заболевание жёлчного пузыря, при котором в этом органе наблюдается застой желчи, и если не вовремя не назначить правильное лечение – образуются камни. Холецистит развивается вследствие нарушения моторики жёлчного пузыря и желчевыводящих путей. Они теряют возможность нормально сокращаться и выталкивать желчь по желчным протокам в желудочно-кишечный тракт.
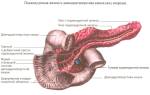
Панкреатит – воспаление поджелудочной железы. Это заболевание влечёт за собой серьёзные нарушения не только пищеварительного процесса, но и работы всей эндокринной системы, поскольку этот орган вырабатывает столь необходимый для человеческого организма инсулин.
Эти два органа и их деятельность настолько взаимосвязаны, что нарушение нормальной работы одного обязательно сказывается на функциональности другого. Более того, у них схожие этиология и симптомы. Врачи-гастроэнтерологи, приступая к лечению одного из этих недугов, обязательно обращают внимание на состояние обоих органов. Тонкость лечения холецистита и панкреатита состоит в том, чтобы подобрать такую терапию больного органа, которая бы не вызывала нарушение деятельности здорового. Но в любом случае при нарушении одного органа нужно лечить оба.
Симптомы панкреатита и холецистита
Основной симптом обоих заболеваний – боль. Она локализована в области эпигастрия, в правом подреберье, с иррадиацией под правую лопатку. Для панкреатита, особенно в острой стадии, характерны боли в спине. К другим симптомам следует отнести:
- тошноту и рвоту;
- повышенную температуру;
- отрыжку после принятия пищи;
- расстройство стула;
- метеоризм.
Чтобы установить источник всех этих нарушений, необходимо пройти тщательное и всестороннее обследование, иногда для этого может понадобиться лечь в стационар.
Нужно обратить внимание на дифференциальную диагностику. Так, при панкреатите температура преимущественно субфебрильная, колеблющаяся в пределах 37,2-37,5°С, независимо от характера заболевания, а при холецистите повышенная температура различается при остром и хроническом протекании.
Температура при остром холецистите – 38-39°С, может доходить до 40°С (фебрильная лихорадка), а при хроническом – субфебрильная, как и при панкреатите. Один из основных признаков развивающегося холецистита – горький привкус во рту.
Признаком панкреатита может быть большое количество кала с содержащимися в нём частичками непереваренной пищи, сам кал (так называемый «жирный») плохо смывается в унитазе.
Врачи отмечают, что холецистит и панкреатит имеют схожие симптомы, что может затруднить диагностику. Основными признаками холецистита являются боли в правом подреберье, тошнота, рвота и повышение температуры. Панкреатит, в свою очередь, проявляется интенсивной болью в верхней части живота, которая может отдавать в спину, а также расстройствами пищеварения.
Лечение этих заболеваний требует комплексного подхода. Врачи рекомендуют при холецистите соблюдать строгую диету, а в некоторых случаях – хирургическое вмешательство для удаления желчного пузыря. Панкреатит лечится с помощью медикаментов, направленных на облегчение боли и восстановление функции поджелудочной железы, а также диетотерапии. Важно, чтобы пациенты не игнорировали симптомы и обращались за медицинской помощью при первых признаках заболевания.

Причины, вызывающие панкреатит и холецистит
Воспаление поджелудочной железы и жёлчного пузыря имеют общую этиологию. Основные причины возникновения этих заболеваний:
- общее нарушение нормальной функции эндокринной системы;
- гормональные сбои и расстройства;
- наследственный фактор;
- несбалансированное питание с излишним содержанием в рационе жирной и острой пищи;
- «сидячий» образ жизни;
- алкоголизм;
- отравления.
Иногда отклонения в работе поджелудочной и жёлчного пузыря могут наблюдаться при беременности, также они могут являться последствиями тяжёлых инфекционных заболеваний. Последние исследования говорят о том, что вполне вероятна инфекционная природа возникновения холецистита.
В большинстве случаев острое воспаление поджелудочной появляется на фоне холецистита. Причиной этого является заброс желчи в железу и последующее нарушение кровообращения, отёк, в тяжёлых случаях – инсульт поджелудочной.
При появлении болей в эпигастральной области нужно незамедлительно обратиться к врачу, а в случае внезапного развития острой, кинжальной боли – немедленно вызывать скорую помощь и ни в коем случае не лечить заболевание самому. Эти симптомы острого живота могут свидетельствовать о тяжёлых последствиях панкреатита и холецистита. Таких, как флегмона и некроз поджелудочной, разрыв жёлчного пузыря и другие. Перитонит в этих случаях развивается бурно, такие осложнения часто заканчиваются летальным исходом, если не будет оказана вовремя квалифицированная медицинская помощь.
От консервативной терапии до хирургического вмешательства
Поскольку оба эти органа неразрывно связаны и выполняют практически аналогичные функции, то и лечение их схоже. Более того, невозможно вылечить один орган, не занимаясь другим. Чаще всего в качестве диагноза звучит «холецистопанкреатит», то есть параллельное нарушение работы жёлчного пузыря и поджелудочной железы. Терапия при этих заболеваниях применяется комплексная.
Острые и хронические формы этих заболеваний нуждаются в различных схемах лечения. Но общим и неизменным остаётся следующий медикаментозный список:
- антибиотики;
- препараты для снижения кислотности желудочного сока;
- лекарства и препараты для стимуляции желчеобразования;
- препараты для нормализации выработки поджелудочного сока;
- спазмолитики;
- анальгетики;
- препараты для нормализации моторики в пищеварительной системе;
- ферментные препараты и другие средства, которые врач назначает индивидуально после обследования больного.
Часто назначается капельница с плазмозаменителями. После купирования острых состояний могут назначаться:
- физиопроцедуры;
- фитотерапия;
- различные средства народной медицины;
- лечение целебными минеральными водами.
Очень желательно посещение профильных здравниц и санаториев, где возможности терапии и методы лечения значительно шире, чем в обычных стационарных условиях: особенно рекомендуются оздоровительные учреждения на минеральных источниках.
Хирургическое вмешательство показано при наличии камней в жёлчном пузыре, неотложное вмешательство – при закупорке жёлчных протоков камнями, также при гнойных осложнениях и некротических явлениях в поджелудочной железе.
Многие люди, сталкиваясь с симптомами холецистита и панкреатита, отмечают схожесть в проявлениях этих заболеваний. Чаще всего пациенты жалуются на сильные боли в правом подреберье, тошноту и расстройства пищеварения. Важно отметить, что холецистит часто сопровождается повышением температуры и желтухой, тогда как панкреатит может вызывать опоясывающие боли и изменение стула. Лечение этих заболеваний требует комплексного подхода: от строгой диеты до медикаментозной терапии. Многие пациенты подчеркивают важность ранней диагностики и обращения к врачу, так как запущенные случаи могут привести к серьезным осложнениям. Врачи рекомендуют избегать жирной и острой пищи, а также следить за состоянием желчного пузыря и поджелудочной железы.

Питание при заболеваниях поджелудочной железы и жёлчного пузыря
В основе диеты при диагностированном холецистопанкреатите лежит дробное питание. Диетический стол №5 состоит из блюд, приготовленных из тщательно измельчённых продуктов. Принимается пища до шести раз в день небольшими порциями. В рацион больного в острый период заболевания должны входить протёртые супы, каши, пюрированное отварное нежирное мясо. В период ремиссии можно постепенно вводить другие продукты, кроме:
- алкоголя (никогда, ни при каких обстоятельствах, даже в самых малых дозах);
- жареных блюд;
- жирного мяса и животных жиров;
- жирных молочных продуктов;
- острой и пряной пищи;
- наваристых бульонов (все супы – только на овощных бульонах);
- копчёностей и консервов;
- трудноперевариваемой пищи (грибы);
- продуктов, вызывающих метеоризм (особенно это касается бобовых и капусты);
- кофе, какао, шоколад;
- изделий из сдобного теста и свежего белого хлеба.
Этот стол не является лечением, простое изменение рациона не позволит излечиться от панкреатита и холецистита, но такая диета значительно облегчит состояние больного, поскольку снимет нагрузку с этих органов, уменьшит воспалительные процессы и поможет избавиться от болезненных ощущений.
Профилактика
К сожалению, значительная часть людей, у которых в своё время диагностировали острый холецистит или панкреатит, рискует стать постоянными пациентами гастроэнтеролога с диагнозом «хронический холецистопанкреатит». Среди таких больных высокий процент хронизации заболевания с периодическими обострениями, и не в последнюю очередь из-за того, что человек, почувствовав облегчение и избавление от интенсивных болей, забывает о рекомендациях и позволяет себе некие попущения в диете (достаточно строгой – но это обязательная часть общего комплекса мер при лечении).
https://youtube.com/watch?v=MhllF8VeNSk
Вопрос-ответ
Каковы основные симптомы холецистита?
Основные симптомы холецистита включают резкую боль в правом верхнем квадранте живота, которая может иррадиировать в спину или правое плечо, тошноту, рвоту, а также повышение температуры тела. Боль может усиливаться после приема жирной пищи.
Какие методы диагностики используются для панкреатита?
Для диагностики панкреатита применяются различные методы, включая анализы крови на уровень ферментов поджелудочной железы, ультразвуковое исследование (УЗИ) органов брюшной полости, а также компьютерную томографию (КТ) для оценки состояния поджелудочной железы и выявления возможных осложнений.
Какое лечение рекомендуется при холецистите?
Лечение холецистита может включать консервативные методы, такие как диета и медикаментозная терапия, а также хирургическое вмешательство, если состояние пациента требует удаления желчного пузыря (холецистэктомия). Важно также контролировать воспалительные процессы и предотвращать осложнения.
Советы
СОВЕТ №1
Обратите внимание на симптомы: при холецистите и панкреатите часто наблюдаются боли в правом подреберье, тошнота, рвота и нарушения пищеварения. Если вы заметили у себя эти признаки, не откладывайте визит к врачу.
СОВЕТ №2
Следите за своим питанием: при наличии заболеваний желчного пузыря и поджелудочной железы важно соблюдать диету. Избегайте жирной, жареной и острой пищи, отдавайте предпочтение легким и легко усваиваемым продуктам.
СОВЕТ №3
Не занимайтесь самолечением: многие люди пытаются справиться с болями и дискомфортом самостоятельно, что может привести к ухудшению состояния. Обязательно проконсультируйтесь с врачом для получения правильного диагноза и назначения лечения.
СОВЕТ №4
Регулярно проходите медицинские обследования: особенно если у вас есть предрасположенность к заболеваниям желчного пузыря или поджелудочной железы. Раннее выявление проблем поможет избежать серьезных осложнений.