Содержание
- Классификация ДМЖП
- Гемодинамика дефекта межжелудочковой перегородки
- Симптомы наличия дефекта межжелудочковой перегородки
- В чем опасность патологии в детском и взрослом возрасте
- Можно ли забеременеть и выносить ребенка с ДМЖП
- Диагностика ДМЖП у детей и взрослых
- Лечение дефекта межжелудочковой перегородки
- Может ли самостоятельно произойти закрытие ДМЖП у детей
- Насколько эффективна операция у детей первого года жизни
- Особенности проведения операции при ДМЖП
- Жизнь после операции и прогноз для пациентов

- краснуха, герпетическая инфекция, грипп, корь;
- системная красная волчанка;
- ионизирующее или рентгеновское излучение;
- отравление нитратами, фенолом;
- курение, наркомания, прием алкоголя;
- сахарный диабет;
- прием медикаментов (нейролептики, противосудорожные препараты, антибиотики);
- стресс;
- вредные условия на производстве: работа с химикатами, красителями, бензином.
Может быть также генетическая предрасположенность – изменения в структуре хромосом или точечные генные нарушения. Они возникают в семьях, где имеются случаи подобных пороков у близких родственников. Патологическое течение беременности может привести к аномалиям строения межжелудочковой перегородки. К таким состояниям относится ранний токсикоз, возможность самопроизвольного аборта.
Развитие дефекта между желудочками может произойти и у взрослых людей на фоне тяжелого эндокардита или, как осложнение острого нарушения кровообращения в сердечной мышце – инфаркта.

Классификация ДМЖП
По величине отверстия подразделяют:
- маленькие (синдром Толочинова-Роже), их размер не более 3 мм;
- большие – размер равен или превышает диаметр аорты.
По образному выражению, мелкие дефекты характеризуются так: много шума из ничего. В этих случаях наблюдается хорошая слышимость шума и отсутствие выраженных гемодинамических нарушений. Многочисленные большие ДМЖП делают ее похожей на швейцарский сыр. Прогноз для такой патологии неблагоприятный.
По расположению дефекта выделяют:
- Перимембранозные отверстия (их большинство), находятся вверху перегородки вблизи аортального клапана. Могут закрыться без операции.
- Мышечные – удалены от клапанов, расположены в мышечном отделе перегородки.
- Нагребневые – обнаруживаются выше мышечного тяжа, который отделяет желудочек от выносящего конуса. Самостоятельного закрытия не бывает. Возникают реже остальных.

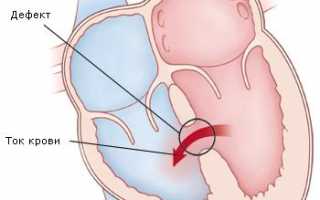
Гемодинамика дефекта межжелудочковой перегородки
Перегородка между желудочками занимает третью часть от их поверхности. Вверху она похожа на мембрану, остальная состоит из мышечных волокон. Отверстия в ней бывают самостоятельными патологиями или сочетаться с изменениями в клапанах, крупных сосудах. Желудочки могут не разделяться, то есть перегородка отсутствует совсем.
Формирование разграничения между камерами сердца заканчивается к четвертой декаде развития плода. В этот момент может не произойти полного срастания перегородки, при этом возникает дефект, который проявится после родов. Во время беременности плод развивается абсолютно нормально.
У новорожденного формирование отклонения от нормальной гемодинамики проходит по этапам:
1. Снижается уровень давления в легочном круге, это приводит к сбрасыванию объема крови из левого в правый желудочек.
2. Правые отделы сердца и сосуды в легких испытывают усиленную нагрузку, их стенки утолщаются.
3. Нарастает гипертензия МКК.
4. Давление между частями сердца выравнивается. Самочувствие улучшается.
5. При прогрессировании склеротических изменений в легочных сосудах кровь сбрасывается справа налево. Операция на этой стадии неэффективна.
Чтобы не упустить время, хирургическое вмешательство нужно проводить на начальных этапах, так как при развитии большого давления в легких правый желудочек не сможет справиться с перегрузкой. Больные страдают от прогрессирующего кислородного голодания тканей.
Симптомы наличия дефекта межжелудочковой перегородки
Маленькое изолированное отверстие может сопровождаться незначительной слабостью, астенией и затруднением дыхания при физических нагрузках, кормлении. Такие дети могут не иметь нарушений развития, иногда отмечаются деформации грудной клетки в месте расположения сердца.

- пониженная масса тела;
- одышка при нагрузке и в состоянии покоя;
- ребенок сосет грудь с перерывами;
- повышенная потливость;
- бледность кожи;
- цианоз в области рта.
Дети начинают постепенно слабеть, отставать в росте, появляется повышенная заболеваемость простудами, которые осложняются бронхитами и острыми пневмониями.
В чем опасность патологии в детском и взрослом возрасте
При несвоевременном оперативном вмешательстве прогрессирует сердечная недостаточность. В возрасте трех лет дети чувствуют боль в сердце, сильное сердцебиение, у них отмечаются кровотечения из носа, обмороки. Цианоз становится постоянным, одышка заметна в состоянии покоя, ребенку тяжело спать лежа, он занимает полу сидячее положение, беспокоит кашель.
Признаками постоянного недостатка кислорода являются деформации пальцев рук и ногтей – «барабанные палочки» с «часовыми стеклами».
У взрослых пациентов бывает два варианта ДМЖП – врожденный и приобретенный. Первый тип означает, что дефект имеет совсем небольшой размер, так как без операции дети не могут перешагнуть подростковый рубеж. Такие пациенты обычно хорошо компенсированы, даже могут заниматься спортом профессионально. Также причиной удовлетворительного состояния бывает одновременное сужение легочной артерии, так как кровь не переполняет легкие.
Осложнениями, которые могут потребовать проведение операции, могут быть:
- аневризма в области клапанов аорты;
- недостаточность аортального клапана;
- бактериальный эндокардит.
При приобретенных ДМЖП отмечается нарастание признаков недостаточности функции сердца, экстрасистолия, аритмия, застойные пневмонии. Вследствие постоянного прохождения крови через отверстие в этом месте возникает повышенное образование тромбов, которые приводят к закупорке сосудов головного мозга – развиваются инсульты.
Можно ли забеременеть и выносить ребенка с ДМЖП
Если ДМЖП мелкий, то женщина с такой патологией может планировать беременность, нормально вынашивать ребенка и рожать естественным способом без кесаревого сечения.
При значительном отверстии в перегородке, недостаточности сердечной деятельности, нарушении ритма и повышенном давлении в МКК беременная рискует получить тяжелые осложнения.
Если у пациентки имеется высокая легочная гипертензия, то это является показанием к прерыванию беременности. Нужно учитывать также, что ребенок может унаследовать подобный или другой порок строения сердца.
Женщины с оперированным пороком, а также если хирургическое лечение не было проведено, перед тем, как планировать беременность, должны пройти осмотр генетика, кардиолога, постоянно наблюдаться гинекологом, а затем акушером.
Диагностика ДМЖП у детей и взрослых
Для того, чтобы поставить диагноз ДМЖП, учитывают данные анамнеза, состояние пациента, наличие недостаточности работы сердца, цвет кожных покровов, соответствие веса и роста возрастным нормам, деформацию грудной клетки по типу «сердечного горба», частоту сердцебиения, правильность ритма сердечных сокращений, размеры печени и селезенки.
Аускультация шума
Характерным диагностическим признаком является сердечный шум. При этом мелкий дефект вызывает грубый систолический шум во 2-м межреберье с левой стороны от грудины, который обнаруживается в первые недели жизни ребенка.
Когда легкие переполняются кровью, то, в ответ на перерастяжение стенки сосудов, в них возникает рефлекторный спазм. Это приводит к улучшению клинической картины, шум слабеет, появляются расщепление и акцент второго тона, который слышен над легочной артерией.
На следующей стадии акцент усиливается и приобретает металлический оттенок. Нарастает диастолический шум вместо слабеющего систолического. В легких дыхание ослабленное, выслушиваются свистящие хрипы.
Можно ли прослушать шум у плода
В период внутриутробного развития давление в МКК и большом круге не отличаются. Плод развивается нормально до рождения, шум в сердце не определяется. Диагностика ДМЖП возможна в редких случаях по косвенным признакам, к которым относятся увеличенная толщина воротникового пространства и правого желудочка. Их выявляют при проведении ультразвукового исследования в 16% случаев.
Рентгенологическое обследование
Мелкие дефекты (до 3 мм) могут не выявляться на рентгенограмме. При больших отверстиях легочной рисунок усиливается, правые отделы сердца увеличиваются, обнаруживается повышенная пульсация корней, признаки застойных изменений. При исследовании в косой проекции форма сердца похожа на грушу.
Электрокардиография
ДМЖП при ЭКГ-исследовании имеет характерные черты: увеличены желудочки сердца, причем вначале есть признаки перегрузки левых, а затем и правых отделов. Для взрослых пациентов характерны мерцательные аритмии или экстрасистолы. Проводимость нарушается по типу правосторонней блокады пучка Гиса, пароксизмальной тахикардии (синдром Вольфа-Паркинсона-Уайта).
Двухмерная допплер-эхокардиография
Это исследование помогает определить размер ДМЖП, направление сброса, функцию клапанов сердца, степень гипертрофии желудочков и предсердий, оценить повышение давления в МКК. Из неинвазивных методик такое обследования является более информативным.
О том, как выглядит ДМЖП на ЭхоКГ, смотрите в этом видео:
Лечение дефекта межжелудочковой перегородки
Выбор метода терапии ДМЖП зависит от его размеров, степени нарушения гемодинамики и возможности проведения радикального оперативного вмешательства.
Консервативное лечение проводится при гипертензии МКК, в случае выявления сердечной недостаточности. Назначают мочегонные и гипотензивные препараты, преимущественно из группы ингибиторов ангиотензинконвертирующего фермента (Каптоприл, Рамиприл), медикаменты, повышающие питание сердечной мышцы и ее устойчивость к гипоксии.
Может ли самостоятельно произойти закрытие ДМЖП у детей
Если симптомов недостаточности кровообращения нет, ребенок растет и развивается без отклонений от нормы, а размеры отверстия небольшие, то возможно отложить проведение операции, так как дефект может исчезнуть к 2 — 3 году жизни. В некоторых случаях наблюдается более позднее заращение ДМЖП.
Насколько эффективна операция у детей первого года жизни
Оперативное лечение назначается при наличии крупного дефекта, который сопровождается сбросом крови из левого отдела желудочка в правый, признаках увеличения правых отделов сердца, при отсутствии выраженных склеротических изменений в легких. Поэтому обязательным условием успеха операции является раннее ее проведение. Период от года до 2,5 лет – оптимальный для хирургического вмешательства.
Особенности проведения операции при ДМЖП
К радикальным хирургическим методикам, устраняющим дефект перегородки, относятся операции:
- Ушивание отверстия при его небольших размерах.
- Пластика большого ДМЖП. Материалы заплаты; синтетика (из дакрона, тефлона), биологические (ауто- или ксеноперикард).
- Закупорка внутрисосудистая.
Показаниями к проведению паллиативного лечения могут быть дефицит веса ребенка при большом сбросе крови в легкие, а также сложные сочетанные сердечные аномалии, требующие длительной радикальной операции.
Таким детям проводится искусственное сужение легочной артерии с помощью наложения манжетки. Это создает препятствие для развития легочной гипертензии и является подготовительным этапом к лечению в старшем возрасте.
Противопоказано оперативное вмешательство при переориентации сброса крови, поступлении ее из правого в левый желудочек. Это означает, что легочные сосуды стали плотными и узкими, а значит, после закрытия ДМЖП правый желудочек не сможет прокачивать в них кровь.
О симптомах, диагностике и лечении ДМЖП смотрите в этом видео:
Жизнь после операции и прогноз для пациентов
Если больных детей не оперировать, то при незначительных дефектах они могут дожить примерно до 20 — 25 лет. Крупные отверстия в перегородке приводят к смерти детей до года в 50 — 75 процентах случаев. Причинами гибели бывают осложнения:
- сердечная недостаточность;
- застойные явления в легких с присоединением пневмонии;
- бактериальный эндокардит;
- мерцательная аритмия;
- тромбоэмболия.
Прооперированные дети в первое время после выписки из стационара ослаблены, их может беспокоить одышка при нагрузке и частое сердцебиение. Для того, чтобы кровообращение полностью восстановилось, должен пройти восстановительный период.
Скорость реабилитации зависит от исходного состояния ребенка и наличия сопутствующих отклонений развития.
В этот период дети требуют усиленного внимания, нужно оберегать их от инфекций и стрессов, организовать полноценное питание. Лучший вид пищи для детей до года – грудное молоко, прикорм вводится по обычным правилам. После одного года ребенок должен получать в достаточном количестве свежие соки, ягоды, фрукты и овощи, блюда из нежирного мяса, рыбы, крупяные гарниры.
Если операция проводилась на открытом сердце, то на два месяца нужно исключить физические нагрузки, а в дальнейшем рекомендуется как можно больше гулять на свежем воздухе, постепенно увеличивая активность ребенка.
После операции, если для нее выбрано оптимальное время, дефект ликвидирован полностью, дети обычно хорошо развиваются, наверстывая упущенное время. Раннее проведение операции дает возможность таким детям в дальнейшем жить полноценной жизнью. Они остаются под наблюдением кардиолога на протяжении 5 лет для того, чтобы своевременно распознать нарушения ритма сердца, признаки недостаточности работы миокарда, предотвратить воспалительные процессы.
Рекомендуем прочитать о пороке трикуспидального клапана. Вы узнаете о причинах формирования данного порока, классификации, признаках и симптомах, диагностических мероприятиях и принципах лечения. А здесь подробнее о митральном пороке сердца.
У взрослых пациентов после операции частыми осложнениями является аритмия, сердечная недостаточность, артериальная гипертония. В зависимости от стадии болезни, на которой было проведено вмешательство, результатом лечения может быть полное или частичное восстановление.
Таким образом, выбор тактики лечения при врожденных и приобретенных ДМЖП определяется размером отверстия, наличием легочной гипертензии и направлением сброса крови. Показаны операции на стадии тока крови слева-направо. Детей оперируют от года до 2,5 лет. При своевременном хирургическом вмешательстве прогноз благоприятный.