Содержание

А здесь подробнее о гипертрофии левого желудочка сердца.
Симптомы увеличенного сердца
Из-за многообразия причин, приводящих к увеличению сердца, клиническая симптоматика у больных может существенно отличаться. Нередки случаи бессимптомной кардиомегалии. При присоединении сердечной недостаточности возникают:
- одышка при физическом, эмоциональном напряжении или в состоянии покоя;
- затруднение дыхания в лежачем положении и облегчение симптомов в положении сидя;
- постоянная усталость, низкая переносимость нагрузок;
- ночные приступы удушья;
- частое сердцебиение;
- отеки на ногах, усиливающиеся к вечеру;
- тяжесть и боль в правом подреберье;
- переполнение вен шеи.
При возникновении синдрома большого сердца при ишемии миокарда ведущим признаком бывает боль за грудиной. При этом важно, что кардиомегалия в большинстве случаев встречается при тяжелом течении инфаркта, распространенной форме кардиосклероза, гипертрофии миокарда, расширении камер сердца, развитии аневризматического расширения левого желудочка. То есть такие изменения бывают при декомпенсации и осложнениях заболевания.
При перикардите выпот в полость околосердечной сумки существенно увеличивает сердечную тень на рентгенограмме. Боль в груди не всегда бывает выраженной, ее отличительная особенность – зависимость от положения тела, облегчение при наклоне вперед, усиление при глотании.
Последствия кардиомегалии для больного
Благоприятное течение встречается только при физиологическом увеличении сердца, но даже и в этом случае возможно нарушение сократительной способности миокарда при чрезмерных нагрузках или родовой деятельности. Гипотрофия миокарда, а особенно расширение полостей желудочков, относится к тяжелым состояниям, так как зачастую сопровождается:
- прогрессирующей сердечной недостаточностью с застойными изменениями во внутренних органах или острой декомпенсацией (сердечная астма, отек легких);
- аритмией – трепетание и фибрилляция предсердий, желудочков, пароксизмальная тахикардия;
- артериальной и легочной тромбоэмболией и инфарктами почек, легких, кишечника, дыхательной недостаточностью, инфарктом миокарда и инсультом.
Все перечисленные состояния представляют угрозу для жизни.
Методы диагностики
Для постановки диагноза учитывают данные осмотра больного (отеки, изменение цвета кожи), пальпации (увеличенная печень, усиленный, разлитой и смещенный верхушечный толчок), аускультации (шумы, изменение тонов, аритмия). Подтвердить диагноз и установить причину кардиомегалии помогают инструментальные и лабораторные методы обследования.
Рентген
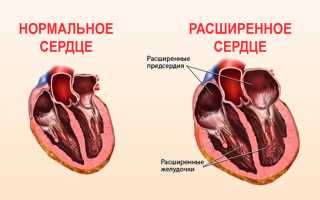
Для измерения степени увеличения сердечной тени используется соотношении поперечников сердца и грудной клетки – кардиоторакальный индекс. Его нормальные значения не превышают 50%. При этом учитывается тип телосложения пациента, расположение сердца, наличие изменений в легких и органах брюшной полости. При анализе дуг сердечной тени можно установить преимущественное расширение отдельных частей сердца:
- левое предсердие – порок митрального клапана, открытый Боталлов проток, левожелудочковая недостаточность, дефект перегородки между желудочками;
- правое предсердие – отверстие в межпредсердной перегородке, синдром Эбштейна, пороки трикуспидального клапана;
- левый желудочек – гипертония, пороки аортального клапана, недостаточность митрального, кардиомиопатия, ишемия миокарда, дефект перегородки;
- правый желудочек – тромбоэмболия легочной артерии, пороки клапанов правого отдела сердца, повышенное давление в легочных сосудах, левожелудочковая недостаточность, легочное сердце.

При усилении рисунка на полях легких можно предположить наличие легочной гипертензии, а повышенная прозрачность при кардиомегалии бывает при сбросах крови (пороки развития) из правых в левые отделы сердца.
Флюорография
Используется на первом этапе обследования больного, помогает обнаружить увеличение размеров тени сердца и отложение солей кальция на створках клапана аорты, митрального, в области перикардиальной сумки, венечных артериях. Этими признаками можно воспользоваться для определения причины кардиомегалии.
ЭКГ
Выявляют признаки увеличения полостей сердца, ишемии миокарда, нарушения ритма, сократительной способности миокарда (амплитуда зубцов), перенесенный инфаркт. Все эти признаки не отличаются высокой специфичность и рассматриваются как вспомогательное средство диагностики.
УЗИ сердца с допплерографией
Наиболее ценный способ для исследования размеров сердца, так как позволяет определить анатомические особенности миокарда, камер, клапанов и изучить функционирование в различные стадии сердечного цикла. При кардиомегалии обнаруживают:
- гипертрофию мышечного слоя – концентрическая при высоком давлении и несимметричная при кардиомиопатии;
- размеры камер, превышающие нормальные значения;
- наличие клапанного порока как причины этого состояния;
- нарушения движения стенок при ишемической болезни;
- выпот в перикарде при перикардите;
- опухоль внутри сердца.

Дополнительные методы диагностики
Их применяют для уточнения причины увеличения сердца:
- катетеризация полостей – помогает обнаружить легочную гипертензию, признаки сердечной недостаточности, пороки клапанов или дефекты перегородок, тампонаду, перикардит;
- анализ крови – анемия, признаки воспаления, изменение печеночных или почечных проб, дислипидемия, повышение концентрации глюкозы;
- анализ мочи – выявляет нарушение функции почек, признаки нефрита;
- иммунологические исследования – используют при подозрении на аллергические, аутоиммунные нарушения, болезни соединительной ткани, инфекции;
- газовый состав крови – гипоксия при болезнях легких, пороках;
- МРТ, КТ, ангиография, вентрикулография, векторкардиография – нужны в спорных и сложных диагностических случаях.
Смотрите на видео о болезни большого сердца:
Лечение синдрома кардиомегалии
Так как увеличение сердца считается осложнением ряда заболеваний, то для стабилизации состояния больного проводится лечение причины кардиомегалии. При артериальной гипертензии назначают препараты для нормализации давления:
- ингибиторы АПФ (Лизиноприл, Престариум);
- бета-блокаторы (Карведилол, Небивал);
- мочегонные (Арифон, Трифас);
- антагонисты рецепторов ангиотензина 2 (Лориста, Вазар).
У больных с сердечной недостаточностью к перечисленным средствам добавляют сердечные гликозиды (Строфантин, Дигоксин), нитраты (Нит-рет, Изокет). Подобная схема может быть использована и в случае ишемической болезни с обязательным включением в терапию антиагрегантов (Курантил, Тромбо Асс, Плавикс) и антикоагулянтов (Варфарин).
Для улучшения обменных процессов в миокарде назначают Милдронат, Цитохром, Предуктал, Панангин. У больных с атеросклерозом на фоне диеты с ограничением жирных продуктов животного происхождения в схему лечения входят препараты с гиполипидемическим эффектом (Аторис, Роксера). При диабете требуется коррекция содержания сахара крови при помощи инсулина или таблеток.
Пороки сердца и некоторые виды кардиомиопатии считаются показанием к хирургическому вмешательству. В случае прогрессирующего расширения камер сердца с тяжелой формой недостаточности кровообращения пересадка сердца может быть единственным вариантом спасения жизни.
Рекомендуем прочитать статью о гипертрофии миокарда. Из нее вы узнаете о механизме развития патологии, видах гипертрофии миокарда, угрозе для здоровья, проведении диагностики и методах лечения.
А здесь подробнее о сердце спортсмена.
Кардиомегалия возникает при болезнях сердца (пороки, миокардит, кардиомиопатия, гипертония, ишемия миокарда), обменных и эндокринных патологиях. Это осложнение связано с увеличением толщины миокарда и расширением камер сердца. Признаки болезни определяются основным заболеванием и наличием сердечной недостаточности.
При диагностике нужно не только определить степень увеличения сердца, но и его причину. Для лечения нужны препараты, нормализующие давление крови, сократительную способность, коронарное кровообращение и обмен в миокарде. Коррекция при препятствии сердечному выбросу или регургитации (обратного заброса крови) проводится в ходе операции.