Содержание
Панкреатит – это воспалительный процесс в поджелудочной железе, который сопровождается атрофией ее тканей и дисфункцией, в частности, снижением выделения секрета. Как и любой другой воспалительный процесс, заболевание сопровождается выраженным болевым синдромом.
Врачи подчеркивают, что при панкреатите важно правильно подойти к обезболиванию, чтобы не усугубить состояние пациента. Основным методом снятия боли являются нестероидные противовоспалительные препараты, такие как ибупрофен или диклофенак. Они помогают уменьшить воспаление и облегчить дискомфорт. В некоторых случаях может потребоваться использование опиоидных анальгетиков, особенно при сильных болях, однако их назначение должно быть строго контролируемым. Врачи также рекомендуют применять спазмолитики, такие как но-шпа, для снятия спазмов в поджелудочной железе. Кроме того, важно учитывать индивидуальные особенности пациента и стадию заболевания, чтобы выбрать наиболее эффективное и безопасное лечение. Правильный подход к обезболиванию может значительно улучшить качество жизни пациента и способствовать более быстрому восстановлению.

Причины боли
Чтобы правильно подобрать обезболивающие при панкреатите, необходимо определить конкретную причину, так как воспаление – слишком обширный процесс. Причинами болевого синдрома могут стать:
- Растяжение панкреатической капсулы за счет отекания железы;
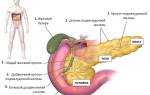
- Увеличение железы в размерах и давление на соседние нервные скопления и органы;
- Повышение давления в протоках железы;
- Раздражение брюшной полости;
- Распространение воспалительного процесса на солнечное сплетение;
- Плохое кровообращение и снабжение кровью железы.
Причиной болевого синдрома могут стать осложнения. Для снятия боли применяют различные виды лекарств.
Виды обезболивающих
Препараты для снятия болевого синдрома делят на несколько больших групп, применение которых зависит от выраженности болевого синдрома и стадии заболевания.
Легкими обезболивающими средствами пользуются при незначительном, но хроническом болевом синдроме, ухудшающем качество жизни больного, а именно:
- Анальгетики;
- Спазмолитики;
- Нестероидные противовоспалительные препараты.
Как правило, это таблетки или капсулы. При назначении врач должен учитывать аллергические реакции и переносимость действующих веществ.
Более сильные обезболивающие назначают при осложнениях, сильном болевом синдроме и только в условиях больничного стационара. Препараты назначают преимущественно в виде инъекций и капельниц:
- Инъекции с новокаином;
- Группа антигистаминных средств;
- Мочегонные средства;
- Спазмолитические препараты;
- Лекарства на основе соматостатина.
При тяжелом панкреатите и при сильнейших болях, грозящих болевым шоком, используются анальгетики с воздействием на ЦНС или наркотические вещества для обезболивания. Использование последних целесообразно только в крайних случаях и только тогда, когда другие лекарства не показали необходимой эффективности.
Панкреатит — это воспаление поджелудочной железы, которое может вызывать сильные боли. Люди, страдающие от этого заболевания, часто делятся своими методами облегчения состояния. Многие рекомендуют применять спазмолитики, такие как но-шпа или папаверин, которые помогают снять спазмы и уменьшить болевые ощущения. Некоторые пациенты отмечают, что теплые компрессы на область живота также приносят облегчение. Важно помнить о диете: легкие, низкокалорийные блюда могут снизить нагрузку на поджелудочную железу и уменьшить боль. Однако, прежде чем принимать какие-либо препараты или менять режим питания, стоит проконсультироваться с врачом. В конечном итоге, индивидуальный подход и профессиональная помощь — ключ к успешному лечению панкреатита.

Легкое обезболивание
Лекарство с легким обезболивающим эффектом для самостоятельного применения в виде таблеток назначает врач-гастроэнтеролог после диагностики и исследования клинической картины. Среди них такие препараты:
- Папаверин, бускопан, но-шпа или дротаверин для устранения спазмов;
- Баралгин, пенталгин, баралгин – группа анальгетиков;
- Вольтарен, аспирин, парацетамол, ибупрофен, индометацин, мовалис – противовоспалительные.
Если при систематическом принятии средство не справляется с обезболиванием, и болевой синдром не стихает, ни в коем случае нельзя самостоятельно увеличивать дозировку. В первую очередь, необходимо обратиться ко врачу и выявить причину боли, а также откорректировать имеющуюся схему лечения.
Препараты средней интенсивности
Более интенсивная терапия у взрослых проводится в стационаре, обычно пациенты проходят лечение в отделении гастроэнтерологии. При поступлении с острым панкреатическим приступом, больных помещают в реанимацию для предотвращения осложнений и проведения интенсивной терапии.
Чтоб обезболить синдром, используют следующие лекарства:
- Новокаиновые блокады, капельницы;
- Димедрол, супрастин, перитол, пипольфен – в качестве противоаллергенных, антигистаминных веществ;
- Фуросемид в качестве мочегонного средства для снижения отека железы;
- Эуфиллин в качестве спазмолитика;
- Сандостатин, октреотид для уменьшения давления в протоках железы.
При определении больного в реанимацию, принимаются экстренные препараты:
- Трамадол, пентазоцин, бупренорфин
- При недостаточной эффективности предыдущих – промедол.
Самостоятельное назначение препаратов без предварительной консультации с лечащим врачом категорически запрещено. Это может не только не снять болевой синдром, но и значительно ухудшить состояние, вызвать рецидив и усиление болевого синдрома.
Действие анальгетиков
Болевой синдром разной природы легко преодолеть с помощью анальгетиков. Подбор препаратов, купирующих боль, должен осуществляться только при участии врача, так как учитываются:
- Хронические заболевания у пациента;
- Вторичные патологии;
- Осложнения;
- Опыт лечения болеутоляющими средствами;
- Случаи аллергических реакций на препараты и действующие вещества тех или иных фармакологических групп.
Примером ограничений в приеме препаратов являются нестероидные препараты. Их использование противопоказано, если у пациента имеются или ранее имелись заболевания желудочно-кишечного тракта.
Для подбора препаратов в таком случае, сочетают несколько средств с разным действием. Это сочетание средств, которые ингибируют желудочные выделения, и средств, которые содержат полиферментные вещества.
Болевой синдром при панкреатите чаще всего проявляется из-за дисфункции сфинктера Одди, а также при расстройствах работы кишечника.
Действие спазмолитиков
Основной болевых ощущений является спазм гладкой мускулатуры. По этой причине воспалительные процессы в поджелудочной железе лечатся спазмолитиками на протяжении всей жизни больного.
Наилучшими в группе спазмолитиков признаны миотропные препараты, которые воздействуют на мускулатуру и снимают спазм, независимо от локализации.
Спазмолитики подразделяют на две группы:
- Миотропные;
- Антихолинергические.
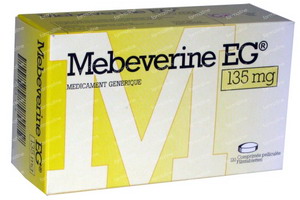
Первую группу препаратов представляет Мебеверин. Он воздействует на поджелудочную железу, снимая спазм и снижая восприимчивость клеток к натрию, а также купирует кальций и приводит к меньшему оттоку из клеток калия.
Этот препарат показал хороший терапевтический эффект при воспалительных процессах, так как эффект достигается уже после получаса от приема капсулы препарата. Длительность обезболивающего эффекта составляет до двенадцати часов.
Советы специалистов
Пациентам редко советуют сильные обезболивающие препараты, так как многие из них способны вызывать привыкание – как на физиологическом, так и на психоэмоциональном уровне. По этой причине предпочтение отдают традиционным и привычным препаратам.
Наиболее часто среди анальгетиков выбор падает на Аспирин и Парацетамол. Они принимаются перед трапезой, а пик действия приходится как раз на тот момент, когда начинается переваривание пищи в желудке.
Парацетамол прижился в практике терапии панкреатита и купирования болевого синдрома, так как не раздражает поджелудочную железу. Единственный нюанс, который следует уточнить у врача – возможность приема парацетамола при заболеваниях печени.
При печеночной недостаточности или гепатите парацетамол заменяют другим препаратом, так как он оказывает гепатотоксичное действие. Кроме того, наиболее важным моментом в лечении является правильная диета. Только соблюдение диеты и рекомендаций гастроэнтеролога способно предотвратить раздражение железы и, как следствие, появление болевого синдрома.
https://youtube.com/watch?v=XMf-iKOXBiM
Вопрос-ответ
Какие препараты обычно используются для облегчения боли при панкреатите?
Для облегчения боли при панкреатите часто применяются нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или диклофенак. В некоторых случаях могут быть назначены опиоидные анальгетики, если боль сильная и не поддается лечению НПВП. Однако выбор препарата должен осуществляться врачом с учетом индивидуальных особенностей пациента.
Каковы альтернативные методы обезболивания при панкреатите?
Альтернативные методы обезболивания могут включать использование тепла, например, грелки на область живота, а также методы релаксации, такие как медитация или дыхательные упражнения. Физиотерапия и массаж также могут помочь снизить уровень боли, но их применение должно быть согласовано с врачом.
Когда следует обратиться к врачу при болях в животе?
Обратиться к врачу следует, если боли в животе становятся невыносимыми, сопровождаются рвотой, высокой температурой, желтухой или другими серьезными симптомами. Также важно немедленно обратиться за медицинской помощью, если боль не проходит после приема обезболивающих средств или ухудшается со временем.
Советы
СОВЕТ №1
При обострении панкреатита рекомендуется использовать холод на область живота. Это поможет уменьшить воспаление и облегчить боль. Просто оберните лед в полотенце и прикладывайте к животу на 15-20 минут несколько раз в день.
СОВЕТ №2
Обратите внимание на свою диету. Избегайте жирной, жареной и острой пищи, а также алкоголя. Употребляйте легкие, легко усваиваемые продукты, такие как отварные овощи, нежирное мясо и каши. Это поможет снизить нагрузку на поджелудочную железу и уменьшить болевые ощущения.
СОВЕТ №3
При сильной боли можно использовать безрецептурные обезболивающие препараты, такие как парацетамол или ибупрофен. Однако перед их применением обязательно проконсультируйтесь с врачом, чтобы избежать возможных осложнений.
СОВЕТ №4
Регулярно посещайте врача и следуйте его рекомендациям. Панкреатит может иметь серьезные последствия, и важно контролировать состояние поджелудочной железы с помощью медицинских обследований и анализов.