Содержание
В легких отмечается высокое сосудистое сопротивление выбросу крови из правого желудочка, сброс крови через овальное отверстие и открытый артериальный проток в левые части сердца. Иногда кровоток в легких полностью останавливается, а дыхательная система возвращается к внутриутробному типу с последующей гибелью ребенка.
Первичная форма ЛГ может быть врожденной. Ее причина развития неизвестна, поражает с равной частотой мальчиков и девочек. Предположительным провоцирующим механизмом возникновения может быть реакция иммунной системы на вирусы, антитела или собственные ткани, химические соединения (пищевые и лекарственные вещества). Такая ЛГ характеризуется стойким дефектом приспособления сосудов легких к переходу на внешнее дыхание.
Способствовать нарастанию давления в легочной артерии могут такие факторы риска:
- прием матерью различных лекарственных средств, токсикоз во второй половине беременности, преэклампсия;
- инфекции плода или новорожденного;
- аутоиммунные процессы в организме;
- дефицит кислорода в период родов;
- пневмония;
- наследственная предрасположенность;
- бронхоспазм;
- тромбоз сосудов.

А здесь подробнее о дефекте межпредсердной перегородки.
Симптомы у новорожденных, детей с ВПС
Основные признаки легочной гипертензии у ребенка обычно обнаруживают в период, когда в легких происходят необратимые процессы. Обычно ухудшению состояния предшествует грипп, простудные болезни, пневмония. Клиническими проявлениями ЛГ в детском возрасте бывают:
- затруднение дыхания, особенно вдоха, вначале при нагрузке, затем при незначительных движениях или в покое;
Цианоз кожи - постоянная слабость, высокая утомляемость;
- вялость, раздражительность, плаксивость;
- снижение аппетита, слабый прирост веса тела;
- цианоз кожи, усиливающийся при физической активности (основной признак у новорожденных);
- боли в сердце и грудной клетке давящего, ноющего или колющего характера, без четкой локализации, становятся сильнее при напряжении;
- головокружение;
- обморочное состояние – бледность и посинение лица и конечностей, затемнение сознания, длятся от нескольких секунд до 2 минут;
- учащенное сердцебиение.
Кашель бывает редко без сопутствующей патологии органов дыхания, но на поздних стадиях болезни он может появиться на фоне сердечной недостаточности, тромбоэмболии или разрыва мелких сосудов легких, как правило, он сочетается с кровохарканьем.
При развитии гипертонического (легочного) криза внезапно усиливается одышка, посинение кожи, учащается пульс, падает давление, проступает холодный пот на коже, нарушается сознание, возникает боль в груди. В момент такого криза ребенок может погибнуть.
При ЛГ быстро нарастает недостаточность кровообращения по правожелудочковому типу, об этом свидетельствуют:
- усиление одышки и общей слабости;
- отечность лодыжек;
- увеличение печени;
- учащение обмороков.
Стадии прогрессирования
Опасность легочной гипертензии состоит в том, что она не имеет клинических проявлений на ранней стадии развития, когда можно замедлить ее нарастание. В этот период у детей возникает только одышка при интенсивных нагрузках, которую ошибочно относят к признакам низкой тренированности организма.
Вторая стадия начинается при снижении выброса крови в артериальную сеть. Это фаза развернутой симптоматики – гипоксия, одышка, цианоз, обмороки. Давление в сосудах легких устойчиво повышено.
Третья стадия – сердечная недостаточность. Ее характеризует существенное падение давления в большом круге кровообращения и нарастание по малому. Продолжительность каждой стадии очень вариабельна, от 5 месяцев до 5 лет проходит до полной декомпенсации и летального исхода. Тяжелое и стремительное течение бывает при неадекватном лечении и отсутствии хирургической коррекции порока сердца.
Методы диагностики
При осмотре ребенка с ЛГ может не быть отклонений со стороны дыхательной системы: грудная клетки имеет правильную форму, перкуторный звук не изменяет оттенок, дыхание над легкими везикулярное, хрипы при отсутствии болезней бронхов и альвеол не прослушиваются.
При обследовании сердца выявляют:
- усиленную пульсацию в подложечной области или 2 — 3 межреберном промежутке;
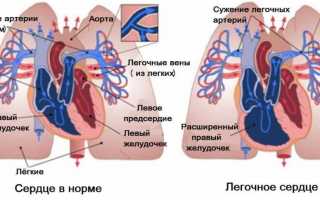
- расширение границ сердца вправо (иногда большой правый желудочек оттесняет уменьшенный левый, тогда расширяется и левая граница);
- усиление 2 тона над легочной артерией, он приобретает металлический оттенок;
- систолический шум (при несмыкании створок трикуспидального клапана), диастолический (из-за увеличения ствола легочной артерии).
При декомпенсации особенностью является несоответствие между выраженной симптоматикой и скудными данными аускультации, при этом чем тяжелее состояние ребенка, тем меньше изменений можно обнаружить при прослушивании. При длительной ЛГ пальцы становятся похожими на барабанные палочки, а ногтевая пластинка напоминает часовое стекло. Печень выступает из-под края ребер, можно заметить отеки на ногах.
Для подтверждения диагноза и обнаружения фонового заболевания, которое вызвало ЛГ, проводится обследование:
- рентгенография органов грудной клетки – можно выявить расширение сердечной тени;
- ЭКГ – во всех отведениях предсердный зубец остроконечный и высокий, симптомы гипертрофии правой части сердца;
- УЗИ с дуплексным сканированием – помогает определить размеры и структуру камер сердца, толщину миокарда, наличие пороков развития, парадоксальное движение перегородки и ее гипертрофию, степень стеноза или недостаточности клапанов, оценить давление в легочном стволе;
- МРТ, МСКТ позволяют с высокой точностью изучить строение сердца и магистральных сосудов, изменения кровеносных путей в легких;
- перфузионная сцинтиграфия легких применяется при подозрении на закупорку артерии тромбом или эмболом;
- катетеризация камер сердца – это наиболее объективный метод измерения давления в правой половине сердца и артерии легких;
- анализ крови – повышено содержание клеток крови, гематокрит, снижено содержание кальция, кислорода;
- гипервентиляционный тест (при ИВЛ) – повышение частоты дыханий (насыщения кислородом) цианоз исчезает, а при «синих» пороках остается.
Лечение первичной и вторичной ЛГ у детей
Для всех форм легочной гипертензии важно оберегать ребенка от контакта с заболевшими вирусными и бактериальными инфекциями, обеспечить ежедневную дозированную физическую нагрузку, избегая переутомления.
Для медикаментозной терапии используют:
- вазодилататоры после проведения теста, только при положительных результатах – снижение давления в легочной сети. При учащенном пульсе применяется Диакордин, а при брадикардии – Коринфар или Норваск, начинать нужно с самых минимальных доз;
- антикоагулянты – Варфарин под контролем свертывания крови или Фраксипарин, Клексан, Фрагмин;
- мочегонные назначают при застое крови (отеки, увеличение печени) на фоне снижения соли и жидкости в рационе (Гипотиазид, Диакарб, Фуросемид);
- кислород;
- сердечные гликозиды – Дигоксин, только при мерцательной аритмии, длительное применение не показано.
Если после такой терапии, проведенной в течение 10 недель, состояние ребенка ощутимо не улучшилось, то используют специфические средства:
- антагонисты эндотелина – Бозенекс, Волибрис;
- простагландины – Флолан, Эпопростенол, Тривасо, Иломедин
- ингибиторы фосфодиэстеразы – Ревацио.
При неэффективности медикаментов рекомендуется искусственное шунтирование крови – операция по созданию отверстия в перегородке между предсердиями (атриосептостомия). Как крайняя мера показана пересадка легкого или сердечно-легочная трансплантация. При этом оправдано назначение ее только в крайне тяжелых случаях, так как на начальной и развернутой клинической стадии она не замедляет прогрессирования болезни.
Смотрите на видео о легочной гипертензии у детей:
Особенностью лечения детей со вторичной ЛГ является важность устранения причин ее появления. Для этого нужно:
- провести операцию при врожденных пороках сердца;
- использовать адекватную антибактериальную терапию при инфекционных процессах;
- назначить гормоны и цитостатики при аутоиммунных болезнях.
Прогноз для больных
Появление легочной гипертензии в первичной или вторичной форме рассматривается как один из крайне неблагоприятных признаков. Она существенно утяжеляет состояние детей при врожденных патологиях развития, при быстром прогрессировании снижает шансы на успешное хирургическое лечение порока сердца.
Без операции у таких больных довольно низкие шансы на сохранение здоровья и жизни. У детей, которые смогли выжить, наблюдаются отклонения физического и умственного развития, они подвержены хроническим заболеваниям легочной системы, ЛОР-органов, сердца.
Рекомендуем прочитать статью о кардиомиопатии у детей. Из нее вы узнаете о причинах развития кардиомиопатии у малышей, формах и симптомах патологии, а также о лечении и профилактике патологии.
А здесь подробнее о трискуспидальной регургитации.
Легочная гипертензия у детей встречается при пороках развития или внутриутробных инфекциях, гипоксии. Первичная форма имеет неизвестное происхождение и быстро прогрессирующее течение. При вторичной ЛГ на фоне болезней сердца и органов дыхания начальные стадии бессимптомные, а проявления бывают при необратимых изменениях.
Для лечения применяется медикаментозная терапия и оперативная коррекция, пересадка легких. Патология характеризуется неблагоприятным прогнозом.