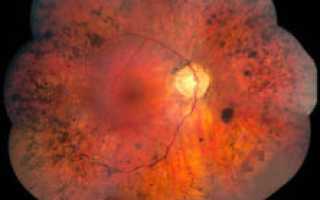
Инфекционные и воспалительные заболевания структур глаза всегда связаны с риском потери зрения. Особенно опасно поражение самой главной структуры глазного яблока, сетчатки.
Воспаление сетчатой оболочки обычно сопровождается поражение сосудистой системы зрительного аппарата. Ретинит глаза может возникать по разным причинам.
Что такое ретинит?

Ретинит относится к спектру воспалительных заболеваний сетчатки. Воспаление обычно бывает вызвано врожденными вирусными, бактериальными или протозойными инфекциями.
Инвазия токсоплазмы или цитомегаловируса (ЦМВ) является наиболее распространенной причиной заболевания. Грибковые инфекции гораздо реже становятся причиной воспаления сетчатки. У взрослых пациентов ретинит может возникать из-за сепсиса и гнойных поражений глаза.
Ретинит, связанный с врожденными вирусными инфекциями, как правило, стабилен и не прогрессирует. Протозойный ретинит, напротив, прогрессирует в течение многих лет после рождения и в значительной степени связан с риском потери зрения.
Если ретинит связан с врожденными инфекциями, то у ребенка возможно развитие других патологий. Как правило, это задержка внутриутробного развития, микроцефалия, микрофтальмия, катаракта, увеит, дефект слуха, остеомиелит и другие болезни.
У взрослых пациентов поражение сетчатки может быть связано с системной инфекцией.
Симптомы ретинита

Часто заболевание протекает бессимптомно. Некоторые пациенты с инфекционным ретинитом жалуются на «плавающее» зрение, нарушение фокусировки и другие нарушения функций зрительного аппарата.
Также возможно появление черных точек в зрительном поле, что может быть связано с поражением клеток сетчатки и сосудистой оболочки. Такие симптомы могут появляться внезапно и постепенно прогрессировать.
Другие возможные симптомы:
- Выпадение полей зрения.
- Уменьшение остроты зрения.
- Боль в области глаза.
- Покраснение глаза и появление сосудистого рисунка.
- Лихорадка при системной инфекции и гнойном воспалении глаза.
Дети с врожденными инфекциями помимо ретинита могут иметь другие патологии зрительного аппарата. Для них характерны глаза неправильной формы, непроизвольные движения глазного яблока и аномальные рефлексы.
Кроме того, как уже было сказано выше, многие дети с врожденным ретинитом имеют и другие патологии развития. У некоторых пациентов проявляется повышенная чувствительность к свету. Глаза таких пациентов обычно красные из-за повреждения сосудов.
Причины возникновения

Вызвать воспаление сетчатки могут разные вирусы, бактерии, грибки и простейшие. Вирус простого герпеса и вирус опоясывающего герпеса могут вызывать острый некроз сетчатки.
Цитомегаловирус чаще всего вызывает ретинит у пациентов с нарушениями иммунитета. Основные источники инфекции:
- Врожденная инфекция. Это наиболее частая причина развития болезни у новорожденных и детей дошкольного возраста. В качестве инфекционных агентов могут выступать вирусы герпеса, краснухи, ветряной оспы, лимфоцитарного хориоменингита, а также вирус Эпштейна-Барра и флавивирус. Риск внутриутробной инфекции наиболее высок у детей, матери которых были заражены во время беременности.
- Приобретенная инфекция. Такая форма ретинита чаще развивается у пациентов с нарушением работы иммунной системы. В этом случае причиной воспаления могут стать личинки паразитов, простейшие, бактерии и вирусы.
- Воспаление также часто развивается на фоне инвазии иерсинии, микобактерии, кандиды, криптококка и гистоплазмы. У таких пациентов ретинит часто развивается на фоне системной инфекции.
- Неинфекционные причины. Многие системные заболевания могут стать причиной воспаления сетчатки. В качестве примеров можно привести саркоидоз, сосудистые патологии, хроническое гранулематозное заболевание, болезнь Бехчета и ювенильный ревматоидный артрит.
Для развития ретинита необязательно первичное поражение глазного яблока. Как правило, инфекционные агенты сами мигрируют в ткани зрительного аппарата при системных инфекциях. Особенно это касается паразитов и простейших, вроде токсоплазмы и токсокары.
Факторы риска

К серьезным факторам риска развития ретинита относят материнскую инфекцию во время беременности и родов, поражение иммунитета, врожденные аномалии и хронические детские инфекции.
Недостаточно развитая иммунная система может быть значительно ослаблена из-за приема определенных лекарств, развития злокачественных образований и инфекций.
К препаратам группы риска относят противовоспалительные стероидные средства, химиотерапию, средства для лечения аутоиммунных заболеваний и прочие иммуносупрессоры.
Интраокулярные инфекции могут развиваться у пациентов с инфицированными сердечными клапанами, инфекциями желудочно-кишечного тракта и мочевыводящих путей, а также у людей, использующих внутривенный способ введения препаратов.
Длительный прием антибиотиков также увеличивает риск развития внутриглазных инфекций.
Диагностика

Из-за разнообразия этиологических факторов диагностика ретинита может включать большое число методов. К основным способам относят физический осмотр, лабораторные и инструментальные исследования.
Для новорожденных важна комплексная оценка состояния развития систем органов и возможных аномалий. Особую роль играет диагностика хронических инфекций.
Основные лабораторные анализы:
- Полный анализ крови. Важно оценивать количество тромбоцитов и эритроцитов, поскольку уменьшение количества этих клеток указывает на инфекцию, подавляющую функции красного костного мозга.
- Проверка функций печени. Для этого оценивают концентрацию аланинаминотрансферазы, аспартатаминотрансферазы, гамма-глутамилтрансферазы, щелочной фосфатазы, билирубина (общего, прямого и непрямого), альбумина и общего уровня белка в крови. Изменения соотношений этих веществ в крови могут указывать на врожденную инфекцию.
- Проверка функции почек. Для этого измеряют концентрацию креатинина в крови и проводят общий анализ мочи.
- Инструментальные методы:
- Рентгенография грудной клетки для исключения туберкулеза.
- Компьютерная и магнитно-резонансная томография.
- Эхокардиограмма для оценки состояния сердца.
Для идентификации инфекционного агента возможен также забор образца внутриглазной жидкости.
Лечение
Терапия ретинита должна быть направлена на элиминацию источника инфекции. В некоторых случаях местную терапию можно проводить путем инъекции препаратов в глаз, но иногда также необходимы пероральные и внутривенные медикаменты.
Лазерные процедуры и оперативные вмешательства также используются для лечения ретинита. В зависимости от типа инфекции применяют следующие группы препаратов:
- Противовирусные препараты. Обычно назначают ганцикловир, валганцикловир, фоскарнет и цидофовир.
- Антибиотики.
- Противогрибковые средства.
- Противотуберкулезные препараты.
- Глистогонные средства.
- Стероиды.
- Препараты против протозойных инфекций.
Хирургические вмешательства производятся достаточно редко. Наиболее частым показанием к такому лечения является гнойная инфекция глаза.
Таким образом, ретинит глаза является опасной инфекцией сетчатой оболочки. Чаще всего заболевание наблюдается у детей и пациентов с патологиями иммунной системы.
И еще некоторые моменты о ретините глаз — в видеосюжете:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.