Содержание

А здесь подробнее об ЭКГ при миокарде.
Симптомы замедленного или ускоренного сердцебиения
Проявления эктопических ритмов сердца полностью зависят от того, насколько далеко от синусового узла расположен новый водитель ритма. Если его локализация – клетки предсердий, то симптомов чаще нет, а патология диагностируется только на ЭКГ.
Атриовентрикулярный ритм может быть с частотой пульса близкой к норме – от 60 до 80 сокращений за одну минуту. В этом случае он не ощущается пациентом. При более низких величинах наблюдается приступообразное головокружение, обмороки, общая слабость.
Экстрасистолия дает ощущение замирания сердцебиения, затем следует резкий толчок в области верхушки или грудины, после чего все приходит в норму. Интенсивность и периодичность этих симптомов зависит от частоты внеочередных сокращений.
Предсердная брадикардия протекает незаметно, если количество ударов за минуту около 60, более редкий пульс сопровождается повышенной утомляемостью, сонливостью из-за кислородного голодания головного мозга.
Пароксизмальная тахикардия проявляется внезапным ускорением сердцебиения, достигающим 150 ударов/минуту, а пульс при этом может быть ритмичным и не превышать 100. Это связано с тем, что не все сокращения приводят к эффективному сердечному выбросу. Жалобы связаны с недостатком питания миокарда – боли или жжение за грудной, нехватка воздуха.
Мерцание предсердий представляет собой неупорядоченное сокращение разных групп мышечных волокон. Его ритм колеблется от 150 до 50 ударов. Тахисистолическая форма (выше 100) провоцирует приступы или постоянные частые сердцебиения, а брадисистолическая (до 50 сокращений) – обморочные состояния и слабость.

Желудочковый ритм возникает при тяжелом повреждении сердечной мышцы. Его скорость не превышает 30 — 40 ударов, поэтому он протекает с приступами потери сознания. При паузе более 1 — 2 минут между очередными сокращениями возможна остановка сердца.
Смотрите на видео о причинах нарушения ритма сердца:
Эктопические ритмы у детей, подростков
У младенцев предсердный ритм может быть связан с несовершенством регуляции нервной системы и незрелостью сердечно-сосудистой системы. Если при этом не обнаружены другие отклонения, то его считают преходящим (функциональным). Такое состояние не требует лечения. Но ребенок должен быть под наблюдением кардиолога.
Врожденная кардиомиопатия, пороки строения сердца, вирусные и ревматические миокардиты сопровождаются более серьезными аритмиями – мерцательной, приступами тахикардии, желудочковым ритмом.
У подростков на фоне гормональной перестройке организма и нейроциркуляторной дистонии возможно формирование предсердного ритма. Это бывает также признаком заболевания щитовидной железы.
Методы диагностики миокарда

Главным способом диагностики эктопии водителя ритма является ЭКГ. Если обычной кардиограммы недостаточно, то назначается мониторинг по Холтеру, пробы с физической нагрузкой, чреспищеводное электрофизиологическое исследование, а также УЗИ сердца.
При подозрении на ишемию миокарда проводится коронарография, сцинтиграфия.
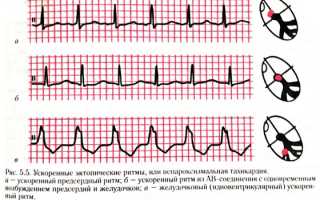
Характерные особенности на кардиограмме при различной локализации очага возбуждения:
- предсердие: большие, двухфазные или негативные Р в V1-V4 (правое предсердие) или V5-V6 (левое), они регистрируются до желудочковых комплексов или сливаются с ними.
- атриовентрикулярный узел: предсердный зубец отрицательный, наслаивается на QRS или появляется после Т;
- желудочки: редкие сокращения (до 40 за минуту), комплекс QRSТ расширен, деформирован, предсердных зубцов нет;
- экстрасистолы из предсердия: внеочередные PQRST нормальной конфигурации, из желудочков – QRST видоизмененной формы и после них пауза;
- пароксизмальная тахикардия; ритмичные частые сокращения (120 — 150), Р практически не выделяются;
- мерцательная аритмия: Р нет, волны мерцания f или трепетания F.

Варианты лечения
Бессимптомные нарушения ритма эктопического происхождения не требуют терапии. При наличии дискомфорта могут быть рекомендованы:
- успокаивающие при экстрасистолии – настойка боярышника, валерианы, Валокордин;
- общеукрепляющие средства – Панангин, Рибоксин, витаминные комплексы (Витрум, Энерготоник Доппельгерц) при тахикардии и редких предсердных или желудочковых экстрасистолах;
- Атропин и растительные адаптогены (элеутерококк, родиола розовая, женьшень) при брадикардии;
- бета-блокаторы (Конкор, Пропанорм), антагонисты кальция (Изоптин) при ускоренном сердцебиении.
Прогноз для больных
Успешность лечения и прогноз при выявлении ритма, отличающегося от синусового, зависит от основного заболевания.
При аритмии, сопровождающей инфаркт миокарда, появление эктопических сигналов расценивается как неблагоприятный признак.
Если нарушения ритма возникли на фоне гормональных или нервных болезней, то после восстановления нормального состояния аритмия исчезает.

А здесь подробнее о предсердной экстрасистолии.
Эктопическим называется любой вид ритма, если его источник находится вне синусового узла. Это бывает при воспалении, некрозе и склерозе мышечного слоя сердца. Симптомы зависят от локализации очага возбуждения и вида аритмии. Для диагностики требуется проведение ЭКГ, иногда в сочетании с нагрузочными тестами. Лечение проводится медикаментами, в некоторых случаях показана операция.