Содержание
Бронхоэктаз – это стойкое расширение одного или нескольких участков бронхов, обусловленное разрушением эластического и мышечного слоев их стенки. Бронхоэктазия – нередкая патология: согласно данным статистики, она составляет порядка 12–35 % случаев хронических заболеваний легких. О том, почему возникает данное заболевание, каковы его симптомы, принципы диагностики и лечения, и пойдет речь в нашей статье.
Терминология и классификация
Все бронхоэктазии в зависимости от механизма их возникновения делят на первичную и вторичную формы.
Первичная бронхоэктазия, или собственно бронхоэктатическая болезнь, является самостоятельной патологией – одним из хронических неспецифических заболеваний легких. Возникает у детей и подростков на фоне, казалось бы, здоровых легких – т. е. связь с хроническими заболеваниями органов дыхательной системы отсутствует. Бронхоэктазы инфицированы, но они практически изолированы от близлежащих участков легких.
Вторичная бронхоэктазия развивается на фоне хронических заболеваний органов дыхания, являясь их осложнением. Первые симптомы болезни появляются уже в зрелом возрасте. Инфицированные бронхоэктазы тесно связаны с рядом расположенной легочной паренхимой.
Несмотря на то что бронхоэктазии имеют 2 формы, пациенты нередко называют их оба именно термином «бронхоэктатическая болезнь», поэтому в нашей статье речь также пойдет и о первичных, и о вторичных бронхоэктазах.
По морфологическим характеристикам бронхоэктазы делят на 3 вида:
- кистовидные, или мешотчатые (имеют вид мешочкообразных расширений на уровне бронхов не ниже 4-го порядка);
- фузиформные, или цилиндрические (представляют собой как бы бусинки, последовательно соединенные друг с другом, которые обрывисто заканчиваются; располагаются такие бронхоэктазы на уровне бронхов 6–10-го порядка);
- множественные расширения бронхов, или «варикозные бронхоэктазы» (выглядят как нечто среднее между предыдущими формами, имеют вид варикозно расширенных вен).
Врачи отмечают, что бронхоэктатическая болезнь легких является серьезным заболеванием, характеризующимся расширением бронхов и нарушением их функции. Основными причинами возникновения этой патологии являются хронические инфекции, такие как туберкулез и пневмония, а также генетические факторы, например, муковисцидоз. Симптомы болезни включают постоянный кашель с выделением мокроты, одышку и частые респираторные инфекции. Врачи подчеркивают важность ранней диагностики и комплексного подхода к лечению, который может включать антибиотики, бронхолитики и физиотерапию. Регулярное наблюдение и соблюдение рекомендаций специалистов помогают улучшить качество жизни пациентов и предотвратить прогрессирование заболевания.

Причины возникновения и механизмы развития бронхоэктазий
Существуют как внешние, так и внутренние причины появления бронхоэктазов. Из внутренних следует отметить следующие:
- неполноценность стенки бронхов, обусловленная генетически; при этом один или несколько слоев стенки развиты недостаточно;
- иммунодефициты, способствующие частым инфекционным заболеваниям;
- пороки развития бронхолегочной системы;
- нарушение баланса в ферментативной системе, функцией которой является адекватная выработка бронхиальной слизи.
Заболевания, приводящие к развитию бронхоэктазов, перечислены ниже.
- Муковисцидоз. При этой патологии секреция желез бронхов нарушена, вследствие чего слизь меняет свои свойства, становясь густой. Она застаивается в бронхах и быстро инфицируется. Генетически неполноценная стенка бронха повреждается, ослабевает и растягивается, образуя бронхоэктазы.
- Синдром «неподвижных ресничек». Этот синдром включает в себя целую группу генетически обусловленных заболеваний, при которых нарушается секреция и выведение бронхиальной слизи, что создает предпосылки к развитию бронхоэктатической болезни.
- Первичные и вторичные иммунодефициты.
- Частые вирусные и бактериальные инфекции дыхательных путей – бронхиты, особенно обструктивные, пневмонии, детские инфекции (коклюш, корь), туберкулез.
- Хронические инфекции верхних дыхательных путей – тонзиллиты, синуситы, фарингиты, аденоиды у детей.
- Бронхогенный рак, сдавление бронхов увеличенными лимфатическими узлами извне, инородное тело бронхов и другие заболевания, вызывающие закупорку (обтурацию просвета бронха).
- Болезнь Чагаса, синдром Рилэй–Дэя и другие нейропатические расстройства.
Бронхоэктазы возникают в том случае, если на генетически неполноценную бронхиальную стенку воздействуют 2 механизма: выраженное нарушение проходимости бронхов с последующим воспалением.
При всех заболеваниях, перечисленных выше, в той или иной степени нарушается проходимость бронхов или же они способствуют развитию этого состояния. Легкое ниже участка обтурации (закупорки) перестает участвовать в акте дыхания и спадается – формируется ателектаз. Затем ниже места закупорки в бронхе развивается воспалительный процесс, в который вовлекается и стенка, а впоследствии и образуются бронхоэктазы.
Симптомы бронхоэктатической болезни
Как правило, заболевание дебютирует в возрасте 5–25 лет. Еще до появления первых симптомов пациент (или его родители, если пациент – ребенок) отмечает частые острые респираторные вирусные заболевания, длительное выздоровление после них, субфебрильную температуру тела в течение продолжительного времени после болезни.
Основным симптомом бронхоэктатической болезни является утренний кашель с отхождением большого количества мокроты. Также кашель с мокротой появляются, когда больной находится в особых позициях, улучшающих дренаж бронхов, – наклонившись вперед или в положении лежа на здоровом боку. В период ремиссии количество мокроты равно нескольким десяткам миллилитров, а характер ее – слизисто-гнойный. В период обострения объем отделяемой мокроты резко увеличивается и составляет несколько сотен миллилитров. Характер ее также меняется – на гнойный, а в ряде случаев и гнойно-кровянистый. Если мокроту больного бронхоэктазией собрать в сосуд, она разделяется на 3, но визуально более заметны 2 слоя: сверху – жидкий, полупрозрачный, с примесью слюны; нижний – густой, гнойного характера.
Также больного бронхоэктазией беспокоит лихорадка. Она непостоянная, появляется при сильном кашле, проходит после откашливания мокроты. Цифры лихорадки, как правило, не превышают 38–38,2 °С.
В периоды обострения болезни появляются симптомы общей интоксикации: слабость, утомляемость, ухудшение аппетита, снижение работоспособности, раздражительность.
Если болезнь протекает продолжительное время, то у больного формируется легочное сердце. Внешне это проявляется появлением одышки – сначала только при физической нагрузке, а на поздних стадиях болезни и в покое.
Признаком длительного недостатка кислорода в организме и хронической его интоксикации являются деформации пальцев, которые приобретают вид барабанных палочек, и ногтей в виде часовых стекол.
Бронхоэктатическая болезнь легких — это хроническое заболевание, при котором происходит расширение и деформация бронхов, что приводит к затруднению отхождения мокроты и повышенному риску инфекций. Люди, страдающие от этой болезни, часто отмечают постоянный кашель с выделением гнойной мокроты, одышку и утомляемость. Причинами могут быть перенесенные инфекции, такие как пневмония, а также генетические факторы, например, муковисцидоз. Лечение включает в себя антибиотики для борьбы с инфекциями, бронхолитики для улучшения дыхания и физиотерапию для очищения дыхательных путей. Многие пациенты подчеркивают важность регулярного контроля состояния и соблюдения рекомендаций врачей, чтобы минимизировать обострения и улучшить качество жизни.

Принципы диагностики
Врач заподозрит наличие бронхоэктазов еще на этапе общения с пациентом и его объективного обследования. Частые простудные заболевания с длительным последующим субфебрилитетом, сильный кашель по утрам с отхождением обильной гнойной или слизисто-гнойной мокроты – эти данные сразу же обратят на себя внимание специалиста. При осмотре он заметит деформированные пальцы и ногти, а также учащенное затрудненное дыхание – одышку. При выслушивании (аускультации) легких в период обострения болезни обнаружит очаги разнокалиберных хрипов, которые не проходят после кашля. Все эти данные будут свидетельствовать в пользу диагноза «бронхоэктатическая болезнь», но он должен быть подтвержден лабораторными и инструментальными методами.
- В общем анализе крови в период ремиссии заболевания изменения отсутствуют. В период обострения отмечается небольшой лейкоцитоз (повышение количества лейкоцитов).
- При анализе мокроты лаборант определит активность воспалительного процесса, о котором свидетельствуют большое количество мокроты, повышенное содержание лейкоцитов и нейтрофилов, наличие одного или нескольких видов бактерий.
- На ЭКГ в случае развития у больного хронического легочного сердца будут присутствовать признаки гипертрофии правого желудочка.
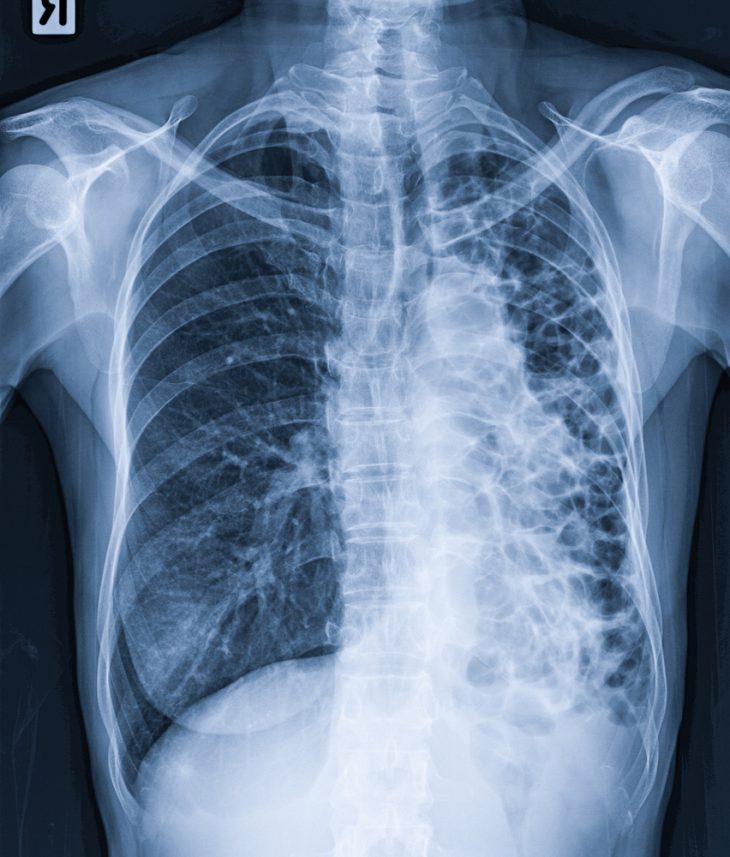
- На рентгенограмме органов грудной клетки у части больных определяется ячеистый рисунок в области нижних долей легких, однако в большинстве случаев бронхоэктатической болезни это исследование не информативно.
- Компьютерная томография органов грудной клетки имеет гораздо большее значение в диагностике, нежели рентгенография.
- Бронхография – это основной метод диагностики данной патологии. Контрастированием в области поражения определяются разнообразной формы расширения бронхов. Обычно эти изменения локализованы на уровне бронхов 4–6-го порядка. Нередко ниже области расширения контраст не распространяется (это явление носит название симптом «обрубленного дерева»).
- В ряде случаев больному может быть назначена бронхофиброскопия, которая поможет определить источник повышенной секреции слизи или же кровотечения, наличие и локализацию воспалительного процесса.
Принципы лечения бронхоэктатической болезни
Главным средством лечения данной патологии, а также средством вторичной профилактики является санация бронхиального дерева. Через носовой катетер больному в бронхи вводят антисептический раствор диоксидина, фурацилина, антибиотиков или препаратов, разжижающих мокроту.
В период обострения заболевания пациенту показан прием антибактериальных преппаратов. Как правило, их назначают перорально, т. е. в форме таблеток или суспензии (если больной – ребенок). Продолжительность антибактериальной терапии определяют, основываясь на показателях динамики течения болезни у конкретного больного – до тех пор, пока количество мокроты у него не достигнет минимума и ее характер не станет слизистым.
Мероприятия, способствующие отхождению мокроты, также являются одним из обязательных компонентов лечения. Такими мероприятиями являются:
- вибрационный массаж грудной клетки;
- постуральный дренаж;
- дыхательная гимнастика;
- прием лекарственных препаратов, разжижающих мокроту – муколитиков (Амброксол, Бромгексин и др.), и средств, улучшающих ее выведение из бронхов – отхаркивающих (препараты плюща, подорожника и др.).
В период, когда симптомы обострения регрессируют, больному показано физиотерапевтическое лечение – УВЧ и другие процедуры.
Если бронхоэктазы локализованы только в одной доле одного легкого, а обострения заболевания частые и продолжительные, стоит задуматься об оперативном лечении, когда пораженный участок легкого попросту удаляют. В настоящее время этот метод лечения используется крайне редко.

Профилактика бронхоэктазии
Первичная профилактика этой патологии заключается в предотвращении или своевременной полноценной терапии острых заболеваний бронхолегочного дерева – бронхитов, бронхиолитов и пневмоний, а также в предупреждении хронизации этих процессов. Вакцинация детей от краснухи и кори снижает вероятность развития бронхоэктазов после этих инфекций.
Целью вторичной профилактики является сведение к минимуму частоты обострений бронхоэктатической болезни и снижение риска развития осложнений. Этого удается достичь путем своевременной санации бронхиального дерева и адекватной, комплексной терапии развивающихся обострений до полного исчезновения симптомов воспаления.
О бронхоэктатической болезни в программе «Жить здорово!»:
Вопрос-ответ
Каковы причины бронхоэктатической болезни?
Бронхоэктатическая болезнь может быть вызвана муковисцидозом и цилиарной дискинезией, которые нарушают процесс нормального функционирования эпителиальной ткани дыхательных путей. Общий механизм развития заболевания выглядит так: воспаленные участки слизистой нарушают процесс своевременного отхождения слизи.
Какие симптомы характерны для бронхоэктатической болезни?
Бронхоэктатическая болезнь – заболевание, характеризующееся необратимыми изменениями (расширением, деформацией) бронхов, сопровождающимися функциональной неполноценностью и развитием хронического гнойно-воспалительного процесса в бронхиальном дереве.
Какова основная причина приобретенных бронхоэктазов?
Основной этиологический фактор приобретенных бронхоэктазов — генетически определенная неполноценность бронхиального дерева (недоразвитие элементов бронхиальной стенки), которая в сочетании с нарушением бронхиальной проходимости и появлением воспаления приводит к стойкой деформации бронхов.
Сколько живут люди с бронхоэктатической болезнью?
У людей с легкой формой или хорошо контролируемой бронхоэктатической болезнью продолжительность жизни не отличается от продолжительности жизни населения в целом.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям дыхательных путей. Это поможет выявить бронхоэктатическую болезнь на ранних стадиях и начать лечение вовремя.
СОВЕТ №2
Обратите внимание на свое дыхание и симптомы, такие как постоянный кашель, выделение мокроты или одышка. Если вы заметили изменения в своем состоянии, не откладывайте визит к врачу.
СОВЕТ №3
Следите за своим образом жизни: избегайте курения и воздействия загрязненного воздуха, так как это может усугубить симптомы бронхоэктатической болезни. Здоровое питание и физическая активность также способствуют улучшению состояния легких.
СОВЕТ №4
Если у вас уже диагностирована бронхоэктатическая болезнь, строго следуйте рекомендациям врача и не прерывайте курс лечения. Регулярное применение назначенных препаратов и физиотерапии может значительно улучшить качество вашей жизни.