Содержание
Передача групп крови от родителей имеет такие закономерности:
- отец и мать имеют А и В антигены – у ребенка может появиться оба, АВ (IV);
- у родителей вторая группа (А0), то есть шанс на то, что ребенок получит первую (0);
- мама имеет А0, а отец В0 (и наоборот), тогда дети могут получить АВ (IV), 0 (I), А (II), B (III).
Групповая несовместимость крови матери и плода протекает легче, чем резусная, но она также вызывает желтуху новорожденных.
Читайте подробнее в нашей статье обо всех особенностях групп крови и резус-фактора.
Зачем знать группу крови и резус-фактор
Исследование крови на групповую и резусную принадлежность необходимо в таких ситуациях:
- проведение хирургических операций;
- диагностика, которая может осложняться кровотечением;
- пересадка органов;
- травма;
- разрушение эритроцитов (гемолиз);
- отравления ядами, действующими на состав крови;
- тяжелое течение анемии;
- наличие кровотечения или повышенный риск его развития;
- болезни костного мозга.
Во всех этих случаях может понадобиться экстренное или плановое переливание крови и ее компонентов. Для того, чтобы не возникли осложнения в виде несовместимости (массового разрушения эритроцитов), требуется исследование крови на белки – антигены. Они находятся на поверхности клеточной мембраны и имеют разный состав.
Известно около 50 классов таких антигенов, но самые важные из них А и В (определяют группу) и D (резус-фактор). Их ребенок получает от отца и матери, на протяжении жизни они не могут изменяться.
Особую значимость приобретает определение антигенов эритроцитов при беременности. Это связано с тем, что красные клетки плода попадают в кровеносное русло матери. Если у нее нет любого из главных белков, то ее иммунные клетки воспринимают его как чужеродный. В таком случае запускается процесс образования антител, проникающих через плаценту в кровь плода.
При взаимодействии антител матери и эритроцитов будущего ребенка происходит разрушение клеток и развитие гемолитической болезни, возможен также выкидыш.
Показания к исследованию возникают также и при донорстве, службе в вооруженных силах, работе, при которой есть высокая вероятность получения ранения или травмы. Таким людям необходимо иметь информацию на случай экстренного переливания крови, поэтому результат анализа обязательно фиксируется в медицинской карте и служебной документации.

А здесь подробнее о гемолизе крови.
Что такое резус-фактор
Резусная принадлежность связана с наличием или отсутствием антигена D. На самом деле существует 5 главных и несколько дополнительных резус-факторов, но этот обладает самым мощным влиянием на выработку антител – обладает высокой иммуногенностью. Резусный антиген никак не связан с группой крови, на него не могут повлиять внешние факторы или заболевания, он всегда остается неизменным с рождения.
Образование группы белков на внешней оболочке эритроцитов, которые определяют резус-фактор, начинается на ранних сроках формирования плода. У новорожденного они присутствуют уже в достаточном количестве для определения. Анализ крови на резус-фактор момент назначаться при переливаниях компонентов или цельной крови, он важен при планировании беременности и при ведении пациенток, у которых вероятен резусный конфликт крови матери и плода.
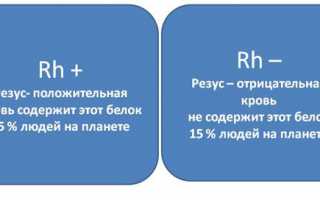
На что влияет обозначение «положительный», «отрицательный»
Если на эритроцитах есть белок D, то таких людей называют резус-положительными. В анализе крови будет обозначение Rh+. Они преобладают среди всего населения и составляют 85%. Остальные считаются резус-отрицательными, у них в результатах исследования ставится такая пометка – Rh-. Положительный или отрицательный резус не имеет значения, если не требуется переливание крови или не наступает беременность у резус-отрицательной женщины.
Гемотрансфузия
Конфликт резусных факторов возникает, если у пациента нет этого белка на эритроцитах, то есть он резус-отрицательный, а у донора он имеется (резус-положительный). Тогда в организме реципиента (получателя крови) начинается синтез антирезусных антител, которые разрушают донорские клетки.
Особая опасность появляется при уже имеющихся антителах и повторном введении крови, ее исследуют при анализе на титр (концентрацию) анти-Rh. Переливать кровь можно только при полной совместимости донора и реципиента, используется также отрицательная кровь для положительного реципиента при отсутствии подходящей.
Беременность
Развитие иммунологической несовместимости крови появляется у Rh- женщины и Rh+ плода. В такой ситуации положительный резус будущий ребенок получает от отца. Наследование резусного фактора имеет такие закономерности:
- Отец имеет Rh+ и два доминантных гена DD (проявляются в любых сочетания), а мать имеет Rh- два рецессивных гена dd (могут проявляться только при отсутствии доминантных) – ребенок получает сочетание Dd. Это означает, что он имеет резус-фактор D, то есть Rh+. Вероятен резус-конфликт с кровью матери.
- Отец Rh+, но у него Dd, а у матери Rh- (может быть только dd) – ребенок может получить 2 набора – Dd (положительный резус) или dd (отрицательный). В таких семейных парах вероятность резусных конфликтов составляет 50%.
- И у отца, и у матери Rh+. Если оба имеют доминантные гены DD, то родится только резус-положительный ребенок, но если у них Dd, то в 25% есть вероятность появления Rh- новорожденного. В любой ситуации риска конфликта нет, так как мать Rh+.
Резус-конфликтная беременность может привести к самопроизвольному выкидышу, нарушению развития органов плода, разрушению эритроцитов с гемолитической анемий, желтухой и энцефалопатий новорожденного. В группе риска находятся беременные, у которых возможно отслоение плаценты и проникновение клеток плода в кровь. К факторам, которые повышают вероятность такого осложнения относятся:
- тяжелые инфекции;
- травмы брюшной полости;
- операции или диагностические исследования матки.
Какие бывают группы крови
На поверхности эритроцитов крови может быть три варианта белков – А, В и их отсутствие – 0. Систему определения групповой принадлежности называют АВ0 или АВ ноль. Таким образом группы могут быть:
- первая (нулевая) 0 (I) – нет ни А, ни В;
- вторая А0 (II) – есть только А;
- третья B0 (III) – только В;
- четвертая AB (IV) – имеются и А, и В.
Особенность системы АВ0 – это образование антител к тому фактору, которого у них нет на эритроцитах. Такие белки называются агглютининами и находятся в плазме. Они бывают 2 типов – анти-А (альфа) и анти-В (бета).
Если больному, например, со второй группой А с бета-агглютининами перелить третью (В) или четвертую (АВ), то произойдет реакция между В-антигеном и бета-антителами. Такая кровь называется несовместимой, так как начинается склеивание и выпадение в осадок эритроцитов. Это сопровождается шоковым состоянием, нарушением работы почек и печени. Может иметь смертельный исход.
Ранее считалось, что первую группу с отрицательным резусом можно переливать всем пациентам, но в дальнейшем обнаружены негативные реакции, так как система групп крови не исчерпывается составом АВ0. Поэтому в случае крайней необходимости объем такого вливания не должен быть более 500 мл, а детям такие трансфузии запрещены.
Универсальными реципиентами в теории могут быть пациенты с четвертой группой и положительным резус-фактором, так как в их крови есть все антигены, и реакция с чужими эритроцитами возможно не произойдет. Даже при полном совпадении групп крови проводится проба на индивидуальную совместимость.
Наследование групп крови
Передача групп крови от родителей имеет такие закономерности:
- отец и мать имеют А и В антигены – у ребенка может появиться оба, АВ (IV);
- у родителей вторая группа (А0), то есть шанс на то, что ребенок получит первую (0);
- мама имеет А0, а отец В0 (и наоборот), тогда дети могут получить АВ (IV), 0 (I), А (II), B (III).
Групповая несовместимость крови матери и плода протекает легче, чем резусная, но она также вызывает желтуху новорожденных. Чаще всего такая ситуация возникает, если у матери первая группа, а отец имеет любую другую.
Трудности определения групповой принадлежности
Белки системы АВ0 присутствуют на клетках эритроцитов уже при рождении ребенка, но антитела к отсутствующим антигенам (агглютинины) образуются только после десятого месяца жизни, поэтому группа определяется только по антигенному составу – А, В и 0. К падению альфа и бета агглютининов могут привести заболевания:
- злокачественные опухоли, лейкемия, миеломная болезнь, лимфогранулематоз;
- тяжелые инфекционные процессы;
- заболевания печени со снижением образования белка;
- прием препаратов для снижения иммунитета.
Затруднения при определении группы бывают и при частых переливаниях крови, пересадке органов, введении заменителей плазмы (разведение крови), проникновении микробов и ядов в кровь. В этих ситуациях, а также при врожденных слабых вариантах генов (чаще А), кровь донора со второй группой принимают за первую, а с четвертой – относят к третьей. Переливание такой крови может вызывать тяжелые последствия, если не проведены пробы на совместимость.
Смотрите на видео о том, как определяют группу крови и резус-фактор:
Подготовка и определение по анализу
Для исследования нужна венозная кровь. Ее при плановой диагностике берут утром натощак, перерыв в приеме пищи не должен быть менее 4 часов. За сутки пациентам нужно воздержаться от употребления жирных продуктов.
Если больной проходит медикаментозную терапию, то за 3-5 дней с врачом обсуждается вопрос об обмене препаратов, так как некоторые их них нарушают реакцию агглютинации. За 30 минут до диагностики следует отказаться от курения, физических и психологических нагрузок.
Для определения группы крови на пластинку двумя рядами (второй контрольный) наносятся специальные (изогемагглютиновые) сыворотки первой, второй и третьей группы (итого 6 капель). Затем к каждой капле нужно добавит кровь или выделенные эритроциты обследуемого. Через 5 минут проверяют наличие хлопьев (агглютинации). Могут быть такие результаты:
- нет нигде – первая группа;
- во всех каплях, кроме второй – группа ii, кроме третьей – группа iii;
- все образцы содержат хлопья – четвертая.
Резус-фактор можно выявить при помощи физиологического раствора и антирезусной сыворотки. После соединения эритроцитов с этими компонентами пробирка помешается в инкубатор и через час оценивают результат. Если раствор зернистый или есть нити, то кровь резус-положительная, а при отрицательной осадок находится только на дне.
Исследование группы и резусной принадлежности назначается при переливании крови, подготовке к операциям, при беременности и всех потенциально опасных случаях, при которых возможно кровотечение с необходимостью гемотрансфузии. Учет этих врожденных и неизменных характеристик помогает избежать реакций несовместимости и гемолитической болезни новорожденных, предупредить выкидыш.
Рекомендуем прочитать статью о реологии крови. Из нее вы узнаете о нарушении реологии крови, методах измерения и оценке показателей.
А здесь подробнее о повышенном билирубине в крови.
Зная группы крови родителей и резус-фактор можно прогнозировать появление их у ребенка. Переливать можно только идентичную кровь, перед этим важно определять индивидуальную совместимость.